Da un po’ di tempo, in Lombardia la retorica dell’eccellenza nella sanità fa acqua da diverse parti. Ormai se ne parla meno, anche da parte di chi se ne è sempre fatto un vanto. Un po’ per l’evidente pessima performance in occasione della pandemia, un po’ perché tutte le persone che risiedono in Lombardia sono costantemente alle prese con le lunghe liste di attesa necessarie per ottenere la prestazione richiesta e quindi ai ritardi con cui vengono affrontate le patologie.
Maria Elisa Sartor, professoressa a contratto nel Dipartimento di Scienze cliniche e di comunità dell’Università degli Studi di Milano e docente di Programmazione, organizzazione e controllo nelle aziende sanitarie, analizza le ragioni di questa situazione nel suo ottimo volume, La privatizzazione della sanità lombarda dal 1995 al Covid-19 – Un’analisi critica (Wroclaw, Amazon, 2021, pagg 547, 30 euro, 18 euro in formato Kindle), in cui si avvale di dati e documenti per chiarire come, alla radice del calo di efficienza nell’affrontare i problemi legati alla salute, ci sia una ferma e costante volontà di privatizzazione della sanità, cominciata nel 1995 con l’ascesa alla presidenza di Roberto Formigoni, proseguita con il suo successore Roberto Maroni e tuttora in corso sotto la guida di Attilio Fontana, accompagnato prima da Giulio Gallera e ora da Letizia Moratti, quali responsabili della sanità regionale.

I precedenti lavori di Maria Elisa Sartor erano stati già utilizzati da Prateria Ribelle nell’analisi della privatizzazione della sanità, e in particolare di quella lombarda, in una serie di articoli comparsi nel 2020, reperibili nel nostro sito.
Perché si tratta di un lavoro importante
La rilevanza della ricerca consiste nel fatto che finalmente una persona di qualità, una ricercatrice accademica, è andata a scandagliare nei meandri della sanità lombarda e ne ha ricavato gli elementi sui quali costruire una critica fondata e documentata al modello di sanità che ha messo la nostra salute nelle mani del privato: solo in misura minore in quelle del settore no profit legato al volontariato; in gran parte, in quelle del privato impegnato nella dichiarata ricerca del profitto.
Per cogliere i passaggi che hanno portato a una trasformazione così radicale di un servizio essenziale per la vita delle persone (quale di più?), è necessario addentrarsi in norme, paragrafi, dichiarazioni, modifiche di volta in volta repentine o progressive che per i non addetti ai lavori risultano in molte circostanze incomprensibili. Rendere tutto ciò accessibile a noi, che in quanto cittadine e cittadini residenti nella Regione, siamo i fruitori dei servizi sanitari, mantenendo al contempo il rigore della ricerca, non è sicuramente stato facile. Essersi posta questo obiettivo, e averlo raggiunto, è forse l’elemento più significativo di questo lavoro.
Nella nostra analisi del testo di Sartor, cercheremo anche di avvicinare gli argomenti affrontati dall’autrice alle esperienze quotidiane (spesso frustranti) che ci tocca vivere quando ci si presenta un problema di salute o quando dobbiamo sottoporci a prestazioni periodiche di controllo o di prevenzione.
Quanto fosse necessario un lavoro di questa portata lo testimonia l’attenzione che è stata prestata al volume da parte di chi ha a cuore una sanità che sia davvero al servizio degli utenti, indipendentemente dal loro luogo di residenza, dalla loro età e soprattutto dal loro reddito.
Tra le tante recensioni, citiamo quella del Fatto Quotidiano e quella del sito Striscia Rossa.
Tra le presentazioni di Sartor reperibili in rete segnaliamo il video-seminario presso l’Istituto Farmacologico Mario Negri di Milano, con un’ampia relazione dell’autrice, e l’incontro presso la Casa della Cultura di Milano,

a cui hanno partecipato l’ex ministra Rosy Bindi e l’oncologo Pino Landonio, che ha fornito dati sui fatturati dei colossi economico-finanziari presenti in Lombardia. Nel suo intervento, Rosy Bindi ha rievocato la storia del SSN (Servizio Sanitario Nazionale), il suo scontro politico con Formigoni, le vicende legate al metodo Di Bella, ma anche la scelta, ribadita da parte dei governi di centro-sinistra, di subordinare il Ministero della Salute ai ministeri economici; ha sottolineato il ruolo crescente dei privati; ha ricordato i valori del SSN, il ruolo dei distretti nella programmazione e nella presa in carico dei pazienti, le carenze di personale, i rischi legati alla possibilità che le risorse del PNRR previste per la sanità finiscano ai privati, dall’assistenza domiciliare alle case di comunità, fino al concreto rischio di privatizzazione del medico di famiglia. Interessante anche il dibattito, con diversi interventi significativi.
Infine, va ricordato l’incontro presso la CGIL di Milano,
in cui, alla presentazione del libro da parte dell’autrice, si sono accompagnati interventi di Rosy Bindi, don Virginio Colmegna (Casa della Carità), Marco Fumagalli (MVS), Gianni Girelli (PD), Monica Vangi (CGIL), Federica Trapletti (SPI CGIL) e la giornalista del Giorno Giulia Bonezzi. Alla panoramica sulle problematiche legate alla sanità lombarda, si è aggiunta un’analisi del Progetto di Legge Regionale 187/2021, firmato da Letizia Moratti, poi diventato Legge Regionale 22/2021 lo scorso 14-12-2021.

Un’impresa eccezionale
Per chi, cioè la maggior parte di noi, non è abituato a muoversi alla ricerca dei documenti prodotti dalla Regione Lombardia, potrebbe essere considerato faticoso il lavoro di aggregazione e analisi dei dati, non quello del loro reperimento, visto che si tratta di un ente pubblico, soggetto alla periodica pubblicizzazione dei dati e dei documenti da cui deriva la gestione del settore sanitario.
Ma non è così. Scrive l’autrice: Purtroppo non si dispone di una serie storica di dati, omogeneamente rilevati, che sia completa per un arco temporale che va dalla metà degli anni ’90 fino al 2017 incluso (il periodo coperto dalla ricerca, poi integrato con alcuni dati e considerazioni successivi allo scoppio della pandemia) e che sia proveniente da una medesima fonte autorevole.
La Regione Lombardia non fornisce questa serie storica negli open data regionali, come dovrebbe fare di default. Costringe l’analista o chiunque voglia disporre della informazione a doverla richiedere al gestore dei dati (una società partecipata dalla Regione), con il rischio di non ricevere alcuna risposta (pag. 62).
Molto istruttivo è l’elenco della documentazione di difficile reperimento (pagg. 306-308). Segnaliamo tra gli altri: tipi di servizi/prestazioni assegnati agli erogatori; volumi pattuiti dei servizi commissionati; finanziamenti pubblici ad hoc; remunerazione dei servizi commissionati dal SSR (Servizio Sanitario Regionale); budget; tetti posti al budget; le prestazioni non tariffabili/non tariffate; quantità di contratti firmati dall’erogatore per ogni anno di servizio. Non sembrano propriamente dati secondari.
Il commento dell’autrice (pag. 117) lascia senza parole: i vertici della sanità lombarda con ogni probabilità dispongono di informazioni che non vengono regolarmente rese note al pubblico.
Ma non siamo noi che li paghiamo e che quindi avremmo tutto il diritto di conoscere cosa avviene nelle stanze in cui si decide come utilizzare i fondi pubblici?

Prima parte – L’ideologia della privatizzazione
La trasformazione del settore sanitario lombardo da servizio per i cittadini a opportunità di profitto per i privati è stata accompagnata da una propaganda intensa e faziosa tesa a “dimostrare” l’inefficienza del settore pubblico e la superiorità del privato.
La realtà è ben diversa, ma, come abbiamo già avuto modo di ricordare più volte, di fronte alla possibilità di conquistare due terreni fertilissimi per chi ricerca profitti (la sanità e l’educazione) – spesso monopolizzati dallo Stato con politiche di welfare tese alla protezione di tutte le persone, indipendentemente dal loro ceto sociale – da alcuni decenni è partito un attacco violentissimo da parte delle destre, dei gruppi finanziari privati, degli intellettuali asserviti a questo sistema economico e troppo spesso anche da partiti di “sinistra”, che hanno abbandonato la critica alle disuguaglianze determinate dalla concentrazione della ricchezza in poche mani.
La torta è troppo invitante per non scatenare molti appetiti.

La stessa Commissione UE ha spinto esplicitamente fino dagli anni Ottanta dello scorso secolo per eliminare il monopolio pubblico su scuola e sanità, fornendo ai privati gli strumenti legislativi per entrare nei due settori citati. L’impresa in fondo era difficile, ma non titanica: da un lato, ogni persona ha a cuore la salute propria e quella dei propri cari; dall’altro, i genitori vogliono il meglio per l’educazione dei propri figli: moltissimi cittadini sono particolarmente sensibili a ogni discorso relativo a questi due ambiti di intervento e sono quindi disponibili a pagare anche in proprio, pur di avere il meglio, o quanto meno l’opzione propagandata come migliore.
La strada è sempre la stessa: in un primo momento, si denuncia l’inefficienza del settore pubblico, poi si magnificano le virtù dei privati e infine si sbandiera la libertà di scelta, quasi sempre a spese della finanza pubblica. I finanziamenti passano dal settore pubblico a quello privato, dopo di che si sottolineano le manchevolezze del settore pubblico, stremato dai tagli al personale e alle strutture, e si spinge per sostenere economicamente con i soldi dello Stato e delle sue articolazioni il settore privato, detentore di una supposta maggiore efficienza, tutta da verificare e comunque realizzata sulla disparità di trattamento con il settore pubblico.
Questo è esattamente quanto è avvenuto nel settore sociosanitario in Lombardia a partire dal 1995, quando è partita un’analoga crociata per il finanziamento alle scuole private con il buono-scuola, poi trasformato in dote-scuola, che ha avuto, ma solo per ora, un impatto meno devastante. Vediamo alcuni passaggi significativi di questa costruzione dell’ideologia a sostegno della privatizzazione.
Il settore pubblico non è in grado di sostenere il servizio sanitario universale?
Si afferma che il settore pubblico non sarebbe in grado di garantire un servizio sanitario universale e che quindi sia inevitabile ricorrere alla privatizzazione di parte dei servizi. Come dice Sartor (pag. 27) si tratta di teorie non verificate nella realtà, in quanto non sono stati portati a termine, per quanto si conosca, studi di validità scientifica che mettessero a confronto i costi di breve e di lungo termine e le esternalità positive e negative dei diversi sistemi di welfare, più o meno pubblici.
In ragione di tale supposta insostenibilità, si richiama la necessità di procedere verso una selezione dei servizi (universalismo selettivo), che implica di differenziare gli assistiti secondo la loro posizione economico-sociale e anche la necessità di promuovere secondi e terzi pilastri – privati, soprattutto assicurativi – che sostengano il sistema.

Secondo uno stile importato dai paesi di cultura anglosassone, è stato così messo in pratica un modello che viene definito di quasi-mercato (pagg. 460-464), in cui si trovano a operare sia il pubblico, sia il privato, con tre obiettivi dichiarati:
a) limitare il ruolo produttivo dello Stato;
b) stimolare una concorrenza sulla qualità fra pubblico e privato;
c) dare voce ai destinatari delle prestazioni (l’onnipresente e demagogica valutazione della qualità con cui si deve ormai fare i conti; si pensi alla buona scuola di Renzi e al premio al merito degli insegnanti).
In linea teorica, lo Stato dovrebbe comunque mantenere un’attività di regolazione sul quasi-mercato. Cosa si è verificato in Lombardia? Che i nodi sono venuti al pettine, cioè le criticità del modello sono venute alla luce sotto forma di:
- Spostamento dei costi sul soggetto pubblico;
- Scelta dei servizi da offrire da parte degli erogatori privati;
- Presenza di pratiche illecite, per aumentare le entrate degli erogatori;
- Collusione fra pubblici funzionari ed erogatori privati;
- Contenimento e snaturamento della funzione di prevenzione;
- Alterazione delle regole di concorrenza a favore del privato;
- Insufficienza di controlli;
- Mancanza di sanzioni per gli erogatori inadempienti.
Questo è il quadro normativo e politico nel quale è stata trascinata la sanità pubblica. E dal punto di vista dell’efficienza economica?
Sartor mette il dito nella piaga (pagg. 77-78): Durante i primi due governi di Formigoni, il bilancio della sanità lombarda si presentava in rosso. Dal 1995 al 2002 sono stati anni di disavanzo. Si tratta degli anni in cui sono stati realizzati la gran parte dei costosi interventi che hanno accompagnato la riforma sociosanitaria.

(…) Nei confronti della sfera del privato si è assistito al trasferimento di opportunità, funzioni e risorse. Questi trasferimenti inoltre non sempre sono avvenuti in modo lecito, come ci dicono le numerose vicende giudiziarie riguardanti i vertici della regione Lombardia.
(…) Una volta messa in agenda la ricerca della soluzione al problema del bilancio in rosso della sanità lombarda, il governo della Regione si è posto prioritariamente l’obiettivo di raggiungere una migliore efficienza e di ridurre i costi.
Come?
La sede privilegiata della riduzione dei costi sono state le strutture erogatrici pubbliche che sono state de-finanziate oppure finanziate in misura insufficiente a garantire un equilibrio di bilancio delle unità operative.
Riassumendo: i costi necessari alla privatizzazione, che hanno generato un buco di bilancio, sono stati ripianati tagliando i finanziamenti al settore pubblico, adducendo come pretesto che il settore pubblico è costoso e inefficiente. Geniale!
Cosa si nasconde sotto la presunta efficienza dei privati della sanità
Lasciamo la parola a Sartor (pagg. 405-408): Nel periodo storico considerato, ogni governo della sanità in Lombardia ha avuto i suoi casi eclatanti di conflitto di interesse o di sconfinamento di ruolo da parte dei decision-makers.
(…) Durante i mandati Formigoni sono stati scoperti molti illeciti aventi anche rilevanza penale che hanno favorito le grandi istituzioni ospedaliere lombarde. L’Istituzione maggiormente al centro dell’attenzione per un lungo periodo è stata l’Ospedale San Raffaele, (…) ma ulteriori contestazioni nei confronti di comportamenti scorretti e di trattamenti di favore riguardano anche altri gruppi privati. (…)
Fra i gruppi coinvolti troviamo il Gruppo Maugeri nella cui vicenda e stato messo in luce il metodo Daccò (…) Si trattava della costituzione di fondi neri per compensare i politici per i favori ricevuti dall’Ente regolatore, Regione Lombardia, con il coinvolgimento diretto del Presidente della Regione (cfr. Cassazione Sentenza Penale sez. 6 Numero 22874 del 21-2-2019). Stando ai resoconti si è trattato di un metodo vigente per più di un decennio (dal 1999 al 2011) e che ha riguardato i rapporti intercorsi fra la Regione e le strutture della sanità privata.

Prosegue Sartor: Tutti questi fatti concorrono a mettere in discussione un mantra del discorso politico: il mito della maggior capacità di gestione ed efficienza del privato, che sembra trovare una plateale smentita proprio con riferimento agli IRCCS (Istituti di Ricovero e Cura a Carattere Scientifico) privati e ai principali ospedali privati lombardi che sono stati in difficoltà economiche fino ad arrivare in certi casi alla bancarotta (per esempio, l’Ospedale San Raffaele e il Gruppo Maugeri) ma che hanno anche vissuto difficoltà finanziarie e di gestione (come nel caso del Gruppo Veronesi).
Nonostante i lauti e continui aiuti pubblici, proprio le principali strutture private di ricovero, in genere per problemi interni, sono state l’emblema di una gestione dai risultati negativi.
(…) Il privato ha assorbito di continuo ingenti risorse pubbliche, di ogni tipo. Il contribuente ha elargito di tasca propria un enorme quantitativo di risorse che speso sono state sprecate o sono finite in conti bancari collegati ai gruppi privati della sanità presso paradisi fiscali o sono stati dirottati nei conti all’estero dei politici.
Servono ulteriori commenti?

Il ruolo dei media
Forse sì: siamo convinti che la privatizzazione del sistema sia semplicemente dovuta alla spinta prodotta dalla domanda e cioè che il privato viene preferito consapevolmente da un utente non condizionato (come mette in dubbio Sartor, a pag. 20)?
Leggiamo nel libro, alle pagg. 118-120: I media hanno avuto un ruolo prioritario nell’orientare l’opinione pubblica e nel preparare così le condizioni che avrebbero consentito di minare la fiducia dei cittadini in ciò che proveniva dal settore pubblico. Gli strumenti principali di questo processo, indotto, di sostanziale scadimento della reputazione del settore sociosanitario pubblico sono state le campagne stampa contro la malasanità.
Scopriamo (casualmente?) che un buon numero di giornali italiani è controllato dalla sanità privata e cioè dai maggiori gruppi economici della sanità e indirettamente dalle associazioni degli imprenditori interessati al settore.
(…) Si è originato uno stile comunicativo propagandistico, costantemente focalizzato sul mantra dell’eccellenza della sanità lombarda.
Ma cosa si intende per eccellenza? Che cos’è l’eccellenza in sanità?
Sua eccellenza, la Sanità
Scrive Sartor (pag. 13): Il SSR della Lombardia è sembrato sempre primeggiare. Così si leggeva nei giornali. Indipendentemente dagli indicatori su cui si basava la valutazione, la Lombardia, soprattutto nella comunicazione generata entro i suoi confini, con la sua sanità sembrava posizionarsi nel confronto con le altre regioni sempre al primo posto.
In realtà, secondo i dati del monitoraggio dei Livelli essenziali di assistenza (Lea), disponibili dal 2012 in poi, la Regione Lombardia riporta un punteggio che la colloca per lo più al quinto posto.

Negli ultimi tempi, soprattutto dopo la gestione della pandemia, di eccellenza non si parla quasi più, ormai è una retorica del passato, ma vale la pena chiedersi cosa intendiamo per servizio sanitario pubblico di qualità. Probabilmente la risposta corretta è che una sanità eccellente è quella che risponde alle esigenze delle persone, che si occupa di prevenzione, che si trova radicata e diffusa nel territorio, che sa farsi assistenza domiciliare nel momento del bisogno.
Al contempo, è anche una sanità che sa rispondere ai bisogni di competenza e complessità, che utilizza una strumentazione all’avanguardia, che si occupa con tempestività di chi necessita di terapie urgenti.
È una sanità che sa coniugare questi due elementi in modo armonico e mette i bisogni delle persone al centro dei suoi obiettivi e della sua programmazione.
Come avremo modo di verificare proseguendo nell’analisi della ricerca di Sartor, molti di questi elementi sono assenti o profondamente carenti nella gestione della sanità lombarda.
Da parte di un Ente pubblico (la Regione Lombardia) che, in modo grottesco, agisce contro sé stesso, puntando a smantellare la propria presenza, magnificando il ruolo del privato e sostenendo le pratiche di sostituzione del pubblico, fino a renderlo in alcune situazioni minoritario, se non residuale. In ogni circostanza, i rappresentanti della Regione propagandano la necessità di ridurre la presenza pubblica e di incentivare la sua sostituzione con strutture private, rinunciando anche al compito di programmazione dell’intervento sanitario complessivo.
Scrive Sartor a pag. 42, ricordando gli inizi del processo di privatizzazione: L’accento andava posto su tutto ciò che non fosse Stato. Non veniva invece sottolineato il fatto che anche l’Ente Regione costituisse una parte della sfera del pubblico. (…) Il ruolo centrale e forte della Regione doveva essere mantenuto proprio per raggiungere lo scopo della de-pubblicizzazione delle principali funzioni del SSR. Il pubblico avrebbe intenzionalmente “giocato”, dal punto di vista istituzionale, in fondo e in un certo senso, contro sé stesso.
L’uso delle parole
Non è casuale, in questo contesto, l’uso di certe parole invece che di altre. Vediamone alcune.
In primo luogo, i cittadini non sono più utenti, ma diventano clienti. Naturalmente non si tratta di una semplice differenza semantica. L’utente è il destinatario di un servizio pubblico, il cliente è il destinatario di un’offerta di mercato.
Se veniamo definiti clienti, perdiamo la dimensione del servizio pubblico, nei confronti del quale possiamo rivendicare un diritto – in questo caso, il diritto alla salute – per entrare in un rapporto privatistico con l’azienda che ci fornisce una prestazione che acquistiamo, come qualunque altro prodotto. Nel documento regionale che recepisce l’utilizzo dell’OTA (Organismo Tecnicamente Accreditante, incaricato dell’accreditamento degli enti erogatori) del 2018, i cittadini vengono definiti clienti finali. Questo sono diventati, in Lombardia, i cittadini portatori di diritti previsti dalla Costituzione (pag. 256).
In secondo luogo, la ridenominazione del Servizio Sanitario Nazionale – Regione Lombardia, che con la legge Maroni del 2015 diventa Sistema Sociosanitario della Lombardia (pag. 170). Ben tre ministri sollecitarono a suo tempo il ritorno alla denominazione Servizio, così da spingere la Lombardia a ripristinare il termine corretto nel 2019.
In terzo luogo, la definizione di stakeholder (portatore di interesse) che ormai domina nella letteratura mercantilistica e anche nei testi normativi. Gli utenti del SSR, nel documento che istituisce l’OTA, sono diventati portatori di interesse, non i soggetti a cui il servizio si rivolge e i cui bisogni sono al centro dell’intervento sanitario. Infatti, i cittadini sono stakeholders al pari di altri soggetti; anzi, forse non proprio al pari, visto che in prima istanza compaiono gli erogatori pubblici e privati. Gli altri portatori di interessi sono gli enti e i soggetti istituzionali regionali; gli enti e i soggetti istituzionali territorialmente competenti; gli enti e i soggetti istituzionali nazionali.
Se quindi qualcuno pensa che in Lombardia il Servizio Sanitario Regionale abbia il compito di occuparsi della salute dei residenti si sbaglia: si deve occupare di tutti i portatori di interesse, cioè allo stesso modo dei cittadini e dei soggetti erogatori, oltre che dei diversi enti regolatori.
Non è un’interpretazione maliziosa: è scritto nero su bianco.
Il mito della parità
Nascosto sotto il velo della sussidiarietà orizzontale (cioè l’interazione fra pubblico e privato messi sullo stesso piano, da qui l’uso del termine orizzontale), è stato elargito a piene mani il mito della parità fra pubblico e privato.
Ammesso che sia corretto mettere sullo stesso piano chi fornisce servizi per la collettività (o, almeno, dovrebbe farlo per mandato) e chi lavora per il profitto anche in un campo delicato come quello della salute pubblica, nei fatti questa parità non sussiste. A tutto vantaggio delle strutture private. Sartor ne illustra le modalità alle pagg. 437-445.
- Parità di diritti: le strutture pubbliche devono sottostare alle scelte politiche dell’Ente Regione (che sembra avere quale suo compito principale la privatizzazione del SSR); quelle private possono decidere in totale autonomia.
- Parità di doveri: il soggetto pubblico deve garantire una gamma di funzioni e di servizi molto più estesa; il soggetto privato sceglie oculatamente quali servizi intende offrire e, normalmente, sono quelli che costano di più al SSR.
- Parità di trattamento: modalità di pagamento, interazioni, formalizzazione del rapporto fra committente pubblico ed erogatori privati e pubblici tramite la negoziazione e il contratto non sono gli stessi. Si riscontrano notevoli differenze fra i trattamenti rivolti al settore pubblico rispetto a quelli rivolti al settore privato.
- Pari orientamento valoriale: si dice che è condivisa una propensione a perseguire l’utilità pubblica, affermazione che nega la fondamentale rilevanza del profitto per la sanità privata, anche nelle vesti di fornitore del SSL.
- Pari dignità: si sostiene che al soggetto pubblico non dovrebbe mai essere assegnato un ruolo sovraordinato nei confronti del privato, senza verificare cosa sia in grado di fare il soggetto privato. Abbiamo visto in occasione dell’esplosione della pandemia quale sia stata la differente disponibilità dei soggetti pubblici e privati, tale da giustificare ampiamente una preminenza del settore pubblico su quello privato.

Come viene raccontata la situazione ai cittadini?
- Non viene specificata, in genere, la natura pubblica o privata dei soggetti erogatori.
- Non vengono forniti i dati che consentono di misurare il crescere dell’importanza nel sistema sanitario del settore privato sul pubblico.
- Si attua un controllo sulla comunicazione istituzionale interna ed esterna in modo che non vengano messi in rilievo la sempre maggiore presenza e lo sviluppo del settore privato della sanità.
- Viene ribadita in tutte le occasioni l’irrilevanza della distinzione pubblico/privato.
- Si evita di specificare la natura dei soggetti erogatori convenzionati con il SSR quando si verificano fatti di cronaca che mettono al centro dell’attenzione una malpractice sanitaria o comportamenti illegittimi.
- Non viene chiarito il legame tra le singole strutture di ricovero e il gruppo economico di riferimento, facendole apparire come autonome. Ad esempio, gli IRCCS San Raffaele, l’Istituto Ortopedico Galeazzi e il Policlinico San Donato realizzano messaggi pubblicitari distinti pur appartenendo tutti al Gruppo San Donato. Il cittadino lombardo mediamente non conosce la natura privata o pubblica della proprietà degli ospedali della sua regione. Il Policlinico San Donato, per esempio, viene spesso fra i cittadini scambiato per un ospedale pubblico.
Vai avanti tu…
Nella totale, assoluta e voluta confusione dei ruoli, su cui si tornerà più avanti, si inserisce la pratica consolidata per cui nelle occasioni pubbliche ai soggetti erogatori privati viene dato anche il “privilegio” di sostituire l’Ente Regione. La sanità privata diventa così un alter ego dell’ente di governo della Lombardia, con una vera e propria cessione di un ruolo istituzionale ai gruppi della sanità e del sociosanitario (pag. 431).
Questo avviene sia nelle situazioni in cui i gruppi privati della sanità e del sociosanitario sostituiscono l’Ente Regione nei convegni e in altre occasioni pubbliche, parlando a nome del SSR lombardo; sia nelle circostanze in cui l’Ente Regione utilizza pubblicamente come proprie delle informazioni, non verificate, generate dalla sanità privata.

Vengono così utilizzati dalla Regione come propri i dati dell’AIOP (Associazione Italiana Ospedali Privati) e vengono indicate come pubbliche le stesse strutture private, in considerazione del ruolo di rilevanza pubblica di cui sono investite. Questo succede anche quando ci si riferisce a strutture completamente private, quindi non convenzionate con il SSR.
In più di un’occasione, inoltre, il logo della Regione Lombardia è stato utilizzato dalla sanità privata per la propria comunicazione istituzionale esterna. Si pensi al paginone predisposto dalla sanità privata nei primi mesi del 2020 per dimostrare il suo pieno coinvolgimento nell’affrontare l’emergenza ospedaliera dovuta alla pandemia, apparso su tutti i maggiori giornali del 7-4-2020, firmata dalla Confindustria Lombarda, dall’AIOP e dalla sanità privata religiosa (ARIS). In testa alla pagina anche il logo della Regione (pag. 435).

L’autrice commenta, con condivisibile indignazione, che questo e altri avvenimenti mostrano a quale livello di indifferenziazione dei ruoli si sia arrivati nel governo della cosa pubblica in Lombardia, regione in cui la comunicazione e i media vengono utilizzati ai fini della legittimazione della sanità privata.
Università e formazione
Il progetto di privatizzazione della sanità ha una sua componente ideologica di grande importanza. Proprio da questo aspetto abbiamo voluto cominciare la nostra analisi del testo di Maria Elisa Sartor e vogliamo concludere questa prima parte concentrandoci sull’aspetto della costruzione dell’ideologia di mercato applicata alla sanità, che ha a che vedere con le università, in primo luogo, e poi con i centri di ricerca, aggiornamento e formazione.
Della costruzione di un’ideologia favorevole alla destrutturazione della componente pubblica e di una sua sostituzione con quella favorevole alla concorrenza in ogni ambito della nostra esistenza abbiamo parlato nella seconda parte del nostro lavoro sulla disuguaglianza, facendo riferimento al testo di Marco D’Eramo, Dominio. La guerra invisibile dei potenti contro i sudditi (Feltrinelli, 2021).

Sartor ci mostra la sua applicazione nel settore universitario lombardo.
Da un lato, viene da chiedersi se le facoltà di Medicina e Chirurgia milanesi e lombarde negli ultimi decenni non siano state prevalentemente intese dalla principale istituzione pubblica regionale, l’Ente Regione, come naturali “cinghie di trasmissione” delle politiche governative sanitarie regionali, anche con riferimento al processo di privatizzazione.
Dall’altro, ci si chiede se le facoltà di Medicina e Chirurgia, e/o più estesamente gli atenei che le contengono, non abbiano svolto autonomamente un ruolo attivo nel favorire direttamente la privatizzazione del sistema sociosanitario lombardo, anche tramite le scelte didattiche (pagg. 101-102).
Sartor si spinge oltre: ipotizza l’esistenza di un controllo – in genere indiretto – sulle scelte di insegnamento del corpo docente attraverso le pratiche di reclutamento e di selezione, che servono a collocare nei corsi di laurea docenti con un orientamento in sintonia con le scelte effettuate dai governi della Regione. Va sottolineato che il personale docente dipendente dal SSR pesa per il 50- 55% del totale dei docenti e che viene retribuito dal SSR per il tempo di lavoro complessivo, che comprende anche le attività di docenza per l’università, in quanto realizzate nel suo tempo di lavoro. Non ci sembra troppo azzardato immaginare che ci possa essere una forma più o meno esplicita di condizionamento.
Bisogna aggiungere gli accademici dipendenti dall’università, circa il 30%, che svolgono anche attività clinica/assistenziale, che viene rimborsata dalla Regione all’università. Si registra quindi una schiacciante prevalenza di docenti dipendenti dal SSR, quindi alle dirette dipendenze della Regione Lombardia, sul totale dei docenti. Costoro insegnano le pratiche esistenti nel SSR che, per consegna, non dovrebbero essere mai criticate e sono attenti a non sconfinare da quanto viene loro richiesto.

Vi è inoltre la presenza di docenti a contratto esterni a pagamento, incaricati di anno in anno attraverso gare e commissioni di selezione, quindi precari, in una posizione che li configura come oggettivamente non del tutto liberi nella docenza (pagg. 102-104).
Non è finita: Gli atenei pubblici della Lombardia, in accordo con la Regione con cui sono convenzionati, sviluppano una particolare attenzione e un comportamento di favore per le sedi private di Medicina e Chirurgia. (pag. 112) Sono di supporto ai grandi gruppi privati della sanità fino al punto di aiutarli a fondare università private che poi saranno loro dirette concorrenti (pag. 110).

Come è avvenuta e come continua a realizzarsi questa pratica? Le nuove università private prima di operare autonomamente come sedi universitarie private sono state anche sedi di insegnamento delle università pubbliche (poli universitari di medicina e/o chirurgia) (pag. 426).
Dopo un periodo di “tirocinio”, nascono le università private in quelle stesse sedi dove prima si svolgevano alcuni corsi delle università pubbliche. Sono inseriti in questo quadro diversi operatori privati: l’IRCCS San Raffaele (gruppo San Donato), l’Ospedale Humanitas di Rozzano (gruppo Techint), l’Istituto Europeo di Oncologia e l’Ospedale Cardiologico Monzino (ex gruppo Veronesi).
Spiega Sartor (pagg. 427-428): Cosa comporta per le organizzazioni della sanità privata passare da un ruolo di mero erogatore di servizi sanitari e sociosanitari a quello di erogatore che dispone di proprie istituzioni accademiche, siano esse sedi di università statali o sedi accademiche private in senso stretto? Significa disporre della possibilità di esercitare un’influenza culturale e tecnico-clinica straordinariamente ampia sulle generazioni dei nuovi professionisti medici e non solo. La cultura tecnico-clinica delle organizzazioni private della sanità è principalmente ispirata a quella statunitense o anglosassone: tende a valorizzare un modello organizzativo del sistema sanitario molto più orientato al mercato di quanto non sia per tradizione il nostro.
In un primo momento, il supporto è avvenuto attraverso le convenzioni con gli atenei pubblici, che hanno trasformato in sedi universitarie alcune strutture dei gruppi privati.
Poi, una volta costituite le università di proprietà della sanità privata, il gruppo non si concentra su una sola attività accademica, quella privata di nuova istituzione. Continua invece a mantenere un rapporto con le università pubbliche e a svolgere per esse attività di docenza clinica nelle proprie sedi, che diventano anche sedi di università pubbliche, ottenendo il vantaggio di formare una buona parte dei futuri operatori della sanità regionale e non solo secondo la propria visione di sanità, con fondi pubblici. Raccoglie nella propria sfera di attività un buon numero di medici e di altro personale sanitario docente che può utilizzare come forza-lavoro anche orientando le attività di tirocinio.

Possiamo parlare di una vera visione strategica, fondata sull’utilizzo di strutture e fondi pubblici, cioè provenienti dalle tasse della cittadinanza lombarda, cosa che non si deve mai dimenticare.
I centri di ricerca
La costruzione del progetto di privatizzazione – del servizio, ma anche dell’orientamento degli operatori sociosanitari, si direbbe – presenta diverse angolazioni, una delle quali è rappresentata dagli enti di ricerca. Ecco un breve panorama, tratto dal testo in analisi (pagg. 419-425):
La Bocconi (università privata), con i suoi centri, è stata fra gli atenei che hanno contribuito maggiormente a far nascere il modello lombardo di sanità e (…) spesso e intervenuta nella vita istituzionale del SSR lombardo, stimolando e affiancando la Regione nelle sue svolte di politica sanitaria.
Il problema, sottolinea Sartor, sembra essere quello della necessaria indipendenza dei centri di ricerca universitari, che appaiono, al contrario, essere molto deboli quando le attività di consulenza e di formazione a pagamento si intrecciano con quelle della ricerca a pagamento o sponsorizzata.
I centri di ricerca, in particolare quelli lombardi, stanno ormai subendo da tempo un processo di omogeneizzazione. (…) Gli atenei sembrano esprimere in ambito sanitario un pari orientamento manageriale, tanto più che alcuni accademici sono trasmigrati dalle università private alle pubbliche e viceversa, contribuendo in prima persona all’omogeneizzazione degli orientamenti. L’approccio economicistico e prevalentemente manageriale ha colonizzato di fatto ogni altro approccio.
La regione ha così avviato rapporti di consulenza con società e scuole di management spesso multinazionali. Oltre all’aspetto ideologico, in quanto rappresentanti di un orientamento teso alla privatizzazione del sistema sanitario, va sottolineato come con contributi pubblici (cioè con le nostre tasse) siano stati pagati consulenti che hanno aiutato a costruire un sistema che consenta ai privati di fare profitti sulla salute della collettività. Non solo: di questa consulenza hanno goduto anche i gruppi privati legati al SSR, che hanno poi utilizzato le informazioni, anche quelle relative al funzionamento del settore pubblico del servizio sociosanitario, per rafforzare il loro posizionamento e per migliorare le proprie performances economico-finanziarie.

Le aziende private hanno beneficiato di una attività di consulenza che è servita a determinare, a costo zero per loro, un adeguamento a canoni manageriali di gestione, e che ha generato per gli stessi soggetti economici, a fine processo, un maggiore valore aggiunto in termini di affidabilità e non solo. (…) Sono state sviluppate sia le possibilità di concorrenza delle aziende sanitarie nel quasi-mercato del SSR (anche a scapito del pubblico), sia il loro posizionamento nel mercato diretto (cioè, al di fuori del SSR).
Davvero un bel modo per spendere i soldi dei cittadini…
Seconda parte – Come si realizza la privatizzazione
Abbiamo descritto qual è il quadro generale in cui si muove la classe dirigente della Regione Lombardia da oltre un quarto di secolo, nello sforzo di costruire un ambiente favorevole alla trasformazione del comune sentire rispetto alla sanità da diritto di cittadinanza (la cittadina utente) a prodotto di mercato (la cittadina cliente).
Sartor, con il poderoso strumento di analisi che ci mette a disposizione, ci accompagna nella realizzazione pratica di questo cambiamento epocale. Che è fatto di modifiche, a volte grandi, a volte piccole, a volte nascoste nelle pieghe di una norma, a volte da interpretare nel silenzio delle norme, nell’incongruenza dei dati, nelle dichiarazioni e nelle prese di posizione pubbliche, molto spesso completamente incoerenti con le scelte di politica sanitaria messe in atto dagli amministratori regionali.
Non è facile dare conto di ciò che è successo. Se ci si aspetta di trovare una serie di pistole fumanti si resterà delusi: bisogna invece compiere uno sforzo di ricerca e di analisi per comprendere come si è potuti arrivare, nella regione descritta come quella dell’eccellenza sanitaria, a dover sottostare a liste di attesa di mesi per un esame, una visita o un’operazione urgente.
La scommessa che abbiamo fatto è stata quella di provare a rendere accessibile a chi ci segue la comprensione di ciò che è avvenuto (e continua ad avvenire, sotto la guida del duo Fontana-Moratti), utilizzando il testo di Sartor come punto di riferimento.

Ci auguriamo che chi avrà la voglia e la pazienza di seguirci non resti deluso.
La sussidiarietà orizzontale
Fin dal primo governo Formigoni (1995) si assiste alla messa in atto del principio della sussidiarietà orizzontale. Di cosa si tratta? Chiediamo aiuto all’enciclopedia Treccani, che così la descrive: La sussidiarietà orizzontale si svolge nell’ambito del rapporto tra autorità e libertà e si basa sul presupposto secondo cui alla cura dei bisogni collettivi e alle attività di interesse generale provvedono direttamente i privati cittadini (sia come singoli, sia come associati) e i pubblici poteri intervengono in funzione ‘sussidiaria’, di programmazione, di coordinamento ed eventualmente di gestione. Le origini della sussidiarietà si rinvengono nella dottrina ecclesiastica che sosteneva l’importanza del ruolo dei privati e delle comunità minori all’interno della società, ai fini del mantenimento del giusto ordine (Enciclica per il Quadragesimo anno Rerum Novarum, 1931; Enciclica Mater et Magistra, 1961).
Nella Regione Lombardia, spiega Sartor (pag. 41), questo passaggio dal principio di Welfare State a quello di sussidiarietà orizzontale ha significato offrire opportunità economiche a una cerchia molto ampia di soggetti che avrebbero potuto ambire a essere i potenziali beneficiari del nuovo corso. Soprattutto la sanità privata (cioè i gruppi economici presenti in sanità e i potenziali nuovi “entranti”) e altri soggetti economici collegati a essa e interessati al settore sanitario: produttori di dispositivi tecnologici medicali, società di consulenza, compagnie di assicurazione, fornitori di servizi informatici.

La Legge Regionale (LR) 31/1997 afferma il principio della parità assoluta tra erogatori pubblici ed erogatori privati (pag. 43).
Il principio diventa realtà concreta attraverso interventi che avvengono contemporaneamente su due fronti (pag. 35):
- sul settore pubblico attraverso azioni di sottrazione e snaturamento;
- su quello privato attraverso azioni di addizione e sviluppo.
Rapporto pubblico-privato: il modello delle 3A
Nel 1999 il governo nazionale, sotto la guida del Ministro della sanità Rosy Bindi, emana un D.L. che stabilisce un metodo per certificare se una struttura può o meno operare in ambito sanitario e sociosanitario per il SSN. Viene definito modello delle 3A (Autorizzazione, Accreditamento, Accordo contrattuale) (pag. 69).
Cerchiamo di illustrarne le differenze:
Autorizzazione: consente la realizzazione di strutture e l’esercizio di attività sanitarie e sociosanitarie (anche in ambito totalmente privato, cioè nel mercato diretto).
Accreditamento: consente alle strutture di poter essere considerate dal SSN come possibili fornitori di servizi (quindi anche nel quasi-mercato del SSR), in relazione ai bisogni identificati dalla Regione nel momento della programmazione.
Accordo contrattuale: consente alle strutture accreditate di essere incluse fra gli erogatori effettivi del SSR e consente anche di stabilire di quali dotazioni possano disporre e quali attività possono realizzare a fronte di una certa remunerazione precedentemente stabilita.
Nella Regione Lombardia, in un primo momento le disposizioni vengono disattese e poi, dal 2001, vengono reinterpretate in modo tale da generare confusione sull’effettivo status delle strutture, all’interno delle quali si possono trovare contemporaneamente elementi di ciascuna delle tre modalità, il tutto in un quadro nel quale scompare la programmazione come predeterminazione da parte dell’ente pubblico dei bisogni rapportati al territorio.
Nella Regione Lombardia, le richieste degli enti privati vengono comunque accolte, sovraccaricando di servizi zone appetibili per il mercato diretto o per entrare nel quasi-mercato del SSR. Altre zone restano scoperte, perché poco interessanti e perché la Regione non si preoccupa di coprire i fabbisogni della popolazione.

Spiega Sartor (pagg. 70-71): In Lombardia, dove si intendeva realizzare la strategia di fare spazio agli erogatori privati, si è trattato di costruire occasioni, meccanismi, escamotage che consentissero di fare entrare comunque gli erogatori privati, se non da subito nel SSR, innanzitutto nell’area di mercato diretto del settore sanitario e sociosanitario.
È stato diminuito il totale dei posti letto contrattualizzati esistenti perseguendo, nel contempo, anche l’aumento dei posti letti autorizzati ed accreditati, operando in tre direzioni contemporaneamente.
1) Diminuire i posti letto contrattualizzati pubblici.
2) Diminuire in misura percentualmente minore di quella riservata al pubblico o aumentare i posti letto contrattualizzati dei privati, con l’esito di aumentare l’incidenza dei posti letto privati sul totale dei posti letto.
3) Aumentare i posti letto privati solo autorizzati o accreditati non sottoposti ai vincoli di legge.
Si verifica, in questo modo, uno sbilanciamento pubblico/privato a favore del privato in area SSR perché comunque cala l’impegno del pubblico, quello del privato cresce e si sviluppa il mercato diretto del tutto appannaggio dei privati.
Sorprendente anche quanto avviene per quanto riguarda le ristrutturazioni delle strutture pubbliche (pagg. 75-76). Ai ritardi – in oltre 11 anni, sono stati conclusi solo 9 interventi sui 190 finanziati tra il 1999 e il 2010 (!) – bisogna sommare le conseguenze dei ritardi e delle scelte operate dagli amministratori regionali.

Da un lato, si è registrato un blocco di fatto dell’accesso dei pazienti ai servizi erogati dalle strutture pubbliche oggetto dell’investimento strutturale, con conseguente spostamento verso altre strutture, parte delle quali private.
Dall’altro, la generalità dei progetti di edilizia straordinaria comporta che alla fine dei lavori di riqualificazione ci si trovi di fronte ad un ridimensionamento complessivo dei posti-letto. Ogni volta che si rinnovano le strutture pubbliche, queste dispongono di un numero inferiore di posti letto rispetto al passato.
Infine, c’è da tenere in considerazione il problema dell’aumento spropositato dei costi di realizzazione.
Come vengono selezionate le strutture private accreditate presso il SSR
Nel dicembre del 2012, l’intesa tra Governo, Regioni e Province autonome produce un documento disciplinare per la revisione della normativa dell’accreditamento del nuovo Patto della salute per gli anni 2010-2012 (pag.246).
Nel documento si dice che l’accreditamento è lo strumento che promuove un processo continuo della qualità delle prestazioni, dell’efficienza e dell’organizzazione. Si denuncia la differenziazione dei sistemi regionali e si sottolinea la necessità di condividere gli elementi principali del sistema nelle loro caratteristiche comuni attraverso una revisione normativa in materia di accreditamento, con la costituzione dell’Organismo Tecnicamente Accreditante (OTA).
Discorsi improponibili per gli amministratori regionali lombardi, che da lungo tempo perseguono una politica autonomista, tanto da aver proposto e formulato uno Statuto regionale dell’autonomia e che spingono per una differenziazione continua delle politiche di regolazione regionali, anche e soprattutto in ambito sanitario (pag. 247).
Come si comporta la Regione? Come sua consuetudine, con la tattica dei rinvii: l’adozione dei provvedimenti doveva avvenire entro alcuni mesi, in Lombardia è avvenuto dopo oltre 5 anni (dal dicembre 2012 al marzo 2018).
Vediamo come ha affrontato nel tempo il problema dell’accreditamento la Regione Lombardia (pag. 251).
- Viene richiamato (nel 2018) il DPR 14-01-1997, emanato in fretta e furia un giorno prima dell’emanazione della norma nazionale sugli accreditamenti, con il quale sono state “transitoriamente accreditate le strutture già operative”, senza alcuna verifica dei requisiti,
- I tempi per l’adeguamento delle strutture “transitoriamente accreditate” ha raggiunto gli 8 anni.
- Non viene precisato in quale modalità sia stata effettuata la verifica dei requisiti di accreditamento. Con sopralluogo o con autocertificazione? O con entrambi? Non è dato di sapere. Le intese Stato-Regioni-Province autonome sottolineano la necessità di effettuare i sopralluoghi nelle strutture. È stato fatto o ci si è limitati a una dichiarazione di conformità scritta dai funzionari delle singole strutture private?
- Non viene detto in quale arco di tempo si è conclusa l’attività di verifica dei requisiti di accreditamento.
Le valutazioni di Sartor su questi aspetti sono piuttosto chiare (pag.254): Il primo obbligo dell’OTA è la verifica della presenza dei requisiti. Ma non è certo che questo obiettivo si raggiunga sempre. Monitorare l’adeguatezza delle attività erogate non è la stessa cosa che vigilare sulla presenza dei requisiti dando per vere dichiarazioni contenute nella documentazione prodotta dagli erogatori. (…) Un monitoraggio implica una verifica non solo documentale ma una più opportuna verifica tramite una visita ispettiva – sopralluogo – da parte di un team di persone con competenze e abilità multiprofessionali.
Più avanti (pag. 266): Chiunque intenda accreditarsi, viene comunque accreditato, in quanto non esistono limiti programmatori a questo riguardo. Diverso è per la messa a contratto. Ma non ci sono indicazioni che ci dicono chi e quando effettivamente svolga questa verifica. Il che significa che l’offerta privata può espandersi a dismisura. Concetto ribadito a pag. 270: Le modalità di effettuazione del sopralluogo pre-accreditamento in Lombardia, se effettuato, non viene precisamente riferito dalla Regione nelle sue disposizioni.
La programmazione viene rimandata a dopo la riorganizzazione della rete di offerta, ribaltando l’ordine temporale e logico della sequenza (pag. 270). Detto in altre parole: programmare significa organizzare i servizi secondo i bisogni della popolazione di un territorio. In Lombardia, prima si accreditano le aziende private, dopo si procede alla programmazione, riconoscendo il dato di fatto della presenza delle aziende accreditate, che sono sostanzialmente tutte quelle che hanno fatto richiesta di accreditamento.
Infatti, (pag. 271) nei casi problematici, in tutto il territorio nazionale, viene considerato pratica normale il diniego dell’accreditamento. In Lombardia, nel momento dell’ingresso nel quasi-mercato, non sembra esistere davvero questa opzione.
Ricordiamo, inoltre, che accreditamento non significa accordo contrattuale. Essere autorizzati a collaborare con il SSR non significa automaticamente avere sottoscritto accordi operativi, anche se la Regione Lombardia, a differenza delle altre regioni italiane, non differenzia i due aspetti.

Sartor approfondisce questa questione alle pagg. 467-468 del volume.
Qual è il requisito per le strutture private per rientrare nel SSR? Quello di avere stabilito un accordo contrattuale con la Regione, dopo essere state autorizzate e accreditate. L’accreditamento di per sé non è sufficiente.
Non solo: nel resto d’Italia, l’accreditamento è legato alla programmazione. In Lombardia, invece, si è finito per accreditare molte più strutture private di quanto servisse ai bisogni dei cittadini lombardi. In questo modo si è generata una capacità erogativa che è andata oltre le necessità della messa a contratto, pronta per il mercato diretto.
La programmazione dovrebbe porre vincoli all’espansione del SSR solo ai soggetti erogatori a contratto e alle loro strutture di servizio, quando e dove sia necessario. Invece, in Lombardia la scelta è stata quella di fare spazio in ogni modo all’accreditamento.

Nelle altre regioni vengono accreditate quindi solo le strutture inserite nella programmazione, per cui le strutture accreditate finiscono per coincidere con quelle contrattualizzate. In Lombardia, dove la programmazione non avviene (per un approfondimento, si veda la Terza Parte), le strutture accreditate spesso non sono contrattualizzate, ma operano nel mercato diretto.
Questa confusione fa sì che per la cittadinanza non sia chiara la differenza e si tenda a considerare le strutture accreditate come strutture titolari di contratti che le legano al SSR. Spesso, invece, non è così, ma le persone non lo sanno. E, in effetti, non è facile cogliere queste distinzioni all’apparenza sottili, in realtà di sostanza.
Togliere una A?
Pur non essendo dei tecnici del settore, apriamo una parentesi per dire che ci sembra che una pecca si possa trovare a monte, nel cosiddetto modello delle tre A.
Non sarebbe stato più semplice suddividere gli enti erogatori privati in due categorie e cioè gli autorizzati, con la possibilità di operare solo nel mercato diretto, e gli accreditati, tali solo al momento della sottoscrizione degli accordi contrattuali con i diversi SSR?
Sartor dice che di fatto questo avviene nella maggior parte delle Regioni italiane, in cui lo status di strutture accreditate è strettamente legato alla sottoscrizione degli accordi con la Regione programmatrice.
Perché quindi prevedere che ci possano essere strutture accreditate, ma non legate al SSR? Questo in effetti genera confusione e, nel caso della Regione Lombardia, che sfrutta questa poca chiarezza per i suoi intenti di privatizzazione, conseguenze molto gravi per i servizi sociosanitari previsti per la popolazione.
Ma procediamo con l’analisi del testo di Sartor.
Controlli, perché?
Sanzioni, per chi?
Uno degli elementi che si possono riscontrare con continuità è la mancanza di controlli stringenti sulle strutture sanitarie private. Scrive Sartor (pagg. 381-382): Il controllo si è concentrato da subito sulle attività di ricovero e cura e solo a partire dai documenti che le rappresentavano (Schede di Dimissione Ospedaliera – SDO e cartelle cliniche). L’impressione è che in Lombardia si sia considerato come ambito del controllo, per tutta una lunga fase, solo quello che riguardava aspetti che sono poco o per nulla connessi alla verifica della appropriatezza clinica delle cure.
(…) Episodi di cattiva gestione e truffe si sono moltiplicati. Credo non sia improprio considerare l’aumento degli episodi di comportamento non conforme alle leggi (in certi casi, addirittura criminale) da parte degli erogatori, soprattutto privati, come un indicatore indiretto del “contenimento” e dell’inefficacia dei controlli (comportamento omissivo).
La continua creazione di nuovi organi e meccanismi di controllo non sembra avere migliorato la situazione.
Come avvengono i controlli (pag. 387)? Non si effettuano di anno in anno sull’intero universo degli erogatori (…) Infatti, 54 sono le strutture di ricovero e cura di cui si dichiara l’esistenza sul territorio della ATS (Agenzia di Tutela della Salute) Città metropolitana e nel 2018 sono 39 le strutture di ricovero di cui si espongono i risultati dei controlli. (…) Le strutture di ricovero sottoposte a controllo non sono identificabili in quanto vengono elencate nel documento in modalità anonima, cioè con un numero. L’identità di chi pratica comportamenti scorretti non viene quindi resa pubblica.
Sorge spontanea una domanda: questo vuol dire che se una struttura che si occupa della nostra salute non rispetta le leggi, noi, che la paghiamo con le nostre tasse, non veniamo messi al corrente del fatto che quella struttura, e non un’altra, sia responsabile di una violazione di legge? Esattamente così.

Tra gli indicatori non disponibili, per quanto riguarda i controlli, vi è quello relativo alla percentuale delle pratiche errate che comportano un aumento indebito della valorizzazione (pagg. 390-391). Per chi è orientato al profitto, la pratica di ricovero non corretta e che aumenta il controvalore delle prestazioni cliniche, diventa la scorciatoia che fa lievitare le entrate. Uno strumento momentaneamente efficace, fino a che l’irregolarità non viene scoperta. Ebbene, questo indicatore non è disponibile.
Un commento sui controlli del triennio 2013-2015 (pag. 392): Per ognuno dei tre anni viene controllata una percentuale intorno al 14% delle Schede di Dimissioni Ospedaliere (SDO) totali. (…) Il rapporto tra il numero delle SDO modificate sul totale delle SDO controllate si aggira intorno al 10%. Il che significa che se le SDO erogate in un anno supera il milione e cinquecentomila (come è stato nel 2013) e se si mantiene invariata l’incidenza delle schede modificate sulle controllate, applicando la percentuale del 10% all’universo delle SDO, si può verosimilmente stimare che ben 150.000 SDO potrebbero essere errate in quanto modificate. Quando si fa riferimento alla modifica si intende che in genere si tratta di un’attribuzione tariffaria sbagliata, quasi sempre più elevata di quella in realtà dovuta dal SSR per retribuire le attività svolte. Si tratta di importi non dovuti e tuttavia pagati dal SSR all’erogatore.
Di fronte a fatti di questa gravità, Sartor pone una domanda: Le modifiche organizzative nel sistema dei controlli del SSR lombardo dovute all’introduzione dell’OTA (Organismo Tecnicamente Accreditante), quali miglioramenti hanno fatto eventualmente registrare nei confronti degli esiti dei controlli rilevati nel triennio 2013-2015? La domanda non ha trovato ancora una risposta.

Ma quali sono le sanzioni per chi non rispetta le leggi e la cittadinanza? Teniamo presente (pagg. 398-399) che vi sono strutture di ricovero in cui, nel momento del controllo, sono emerse percentuali di pratiche non confermate oltre il 50% delle pratiche esaminate (dal momento che vige l’anonimato, non possiamo sapere di quali strutture si tratta).
Ebbene, a quanto ci risulta, scrive Sartor, nessun erogatore è stato estromesso dal quasi-mercato anche dopo ripetute dimostrazioni di aver tenuto comportamenti a danno dei pazienti del SSR. Perlomeno, nessuna pratica di esclusione dal quasi-mercato è stata comunicata al pubblico.
Incredibilmente, non vengono stabilite soglie di illeciti oltre le quali non si possa andare. Nei casi più gravi, alcune strutture hanno cambiato di proprietà (passando dal Gruppo Ligresti al San Raffaele di Don Verzé e poi al Gruppo San Donato); altre sono rimaste della stessa proprietà, cambiando solo il nome della struttura (la clinica Santa Rita, ad esempio).
La massima sanzione prevista dall’OTA è una mera sospensione dell’autorizzazione all’esercizio, dell’accreditamento e dell’attività per un periodo da 3 a 180 giorni e solo nel caso di non presenza dei requisiti.
Eppure, lo slogan di uno dei leader del centro-destra e sponsor del candidato di quella coalizione a Milano per le elezioni municipali del 2021 era Chi sbaglia, paga. Dipende da chi sbaglia, certo.
Il quasi annientamento delle strutture territoriali pubbliche
Se il processo di privatizzazione delle strutture ospedaliere ci preoccupa, proseguendo nella lettura della ricerca di Sartor ci accorgiamo che non siamo ancora arrivati al peggio.
Alle pagg. 122-125 infatti scopriamo che il depotenziamento della sfera del pubblico nel SSR lombardo e la parallela privatizzazione dei servizi non hanno riguardato solo le strutture ospedaliere e le loro capacità ricettivo-alberghiere, ma si sono rivolti anche ad altre strutture. La privatizzazione del settore pubblico in sanità ha riguardato cioè consistentemente anche i cosiddetti servizi territoriali. La presenza del privato è mediamente molto più consistente per quanto riguarda i servizi extra-ospedalieri di quanto non sia quella in ambito ospedaliero tout-court.
La Tabella 1, estratta dalla pag. 123 del testo, chiarisce la situazione nel 2019.
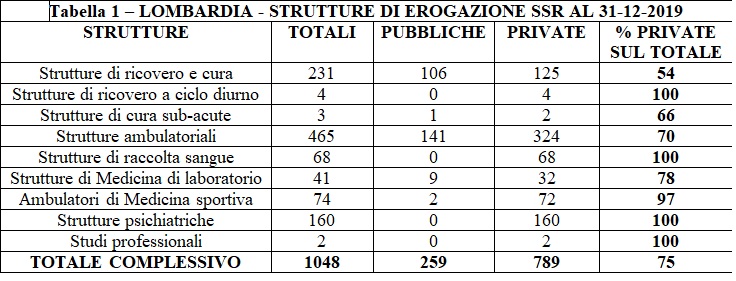
Se da un lato risultano private il 54% delle strutture di ricovero e cura, dall’altro possiamo verificare che la percentuale raggiunge il 70% per quanto riguarda le strutture ambulatoriali, il 100% delle strutture di raccolta sangue, il 97% degli ambulatori di medicina sportiva e il 100% delle strutture psichiatriche. Complessivamente, il 75% delle strutture sono private.
Ciò che preesisteva andava depotenziato, talvolta fino all’annientamento. (…) Questo processo è avvenuto indipendentemente dal fatto che i servizi pubblici (…) fossero molto apprezzati dai cittadini (gli esempi sono innumerevoli e comprovati dalla strenua opposizione della cittadinanza alla chiusura dei poliambulatori pubblici di Milano).
Le Aziende Sanitarie Locali vengono, dal 1997 in poi, private della funzione di erogazione diretta dei servizi. (…) È come se si fosse affermato uno stesso principio, non dichiarato espressamente, che potrebbe suonare più o meno così: “Non deve essere realizzato dal pubblico ciò che potrebbe essere riservato al privato”.

I distretti sanitari
Quando abbiamo bisogno di rivolgerci alle strutture sanitarie, apprezziamo particolarmente di poter usufruire di centri situati non molto lontani dalla nostra abitazione, per motivi che sono talmente ovvi da non meritare una spiegazione.
A questa necessità aveva pensato la L. 833/78 (la legge di Riforma Sanitaria), che, nell’art.10, aveva suddiviso il territorio in Distretti Sanitari di Base (DSB), quali strutture tecnico-funzionali per l’erogazione dei servizi di primo livello e pronto intervento.
Vale la pensa sottolineare i due aspetti: 1) i DSB sono strutture tecnico-funzionali che erogano servizi; 2) l’erogazione dei servizi viene assolta in un ambito territoriale determinato: le persone che abitano un certo territorio vengono servite in quel territorio (pag. 133).
Come scritto in un documento dell’UE sui distretti citato a pag. 132: il Distretto sanitario rappresenta l’organizzazione territoriale che meglio risponde alle esigenze di tutela della salute della collettività, in quanto luogo privilegiato di gestione e produzione di attività sociosanitarie.
Fino agli anni 90, in Lombardia, il distretto era un’entità organizzativa direttamente operativa nelle pratiche di prevenzione, diagnosi, cura non ospedaliere e stava in un rapporto diretto con il cittadino/paziente, con sedi proprie e propri confini geografici. Costituiva un luogo del servizio apprezzato dal cittadino lombardo. (…) Si trattava di un servizio gratuito, a disposizione di tutti e perfino comodo, in quanto ottenuto nei pressi della propria abitazione (pagg. 137-138).
Dal 1997 al 2020, il distretto in Lombardia perde progressivamente il proprio compito di prestazione di servizi, assumendo un ruolo di governo, consistente nel coordinamento di operatori e funzioni e nell’analisi e nell’orientamento della domanda sociosanitaria. Il distretto osserva la costituzione del quasi-mercato in sanità e nel sociosanitario, ma solo dal lato della domanda: infatti, non ha una funzione di determinazione dell’equilibrio fra domanda e offerta. (pag. 139)
Le competenze diventano vaghe, mentre aumenta la popolazione di riferimento che raggiunge i 100.000 nel 2009 per poi passare a 120.000 con la riforma Maroni del 2015.

Sottolinea Sartor (pagg. 160-161): oggi, In Lombardia, manca l’infrastruttura pubblica dove innestare i nuovi servizi con il relativo personale professionale e medico che si occupi di medicina di territorio. Il fatto che non esistano i veri distretti in Lombardia rende molto problematico realizzare nuove politiche sociosanitarie attraverso l’infrastruttura pubblica. Quello che si trova in Lombardia non corrisponde a ciò che si può riscontrare in altre parti del Paese: la parola distretto connota realtà diverse. Quelli che vengono classificati in Lombardia come servizi distrettuali non vengono offerti da un’entità operativa pubblica definibile distretto. In Lombardia si continua ad usare il termine distretto laddove il distretto, inteso nel senso originale della legge di istituzione del SSN, non esiste più.
L’ambiguità è la cifra delle trasformazioni in atto, soprattutto in questo settore. All’ombra di questa ambiguità, si può fare più agevolmente ogni sorta di gioco, si possono continuamente rimescolare le carte, avanzare, retrocedere, cambiare direzione.
Il quasi-mercato ha annullato le differenze fra erogatore pubblico ed erogatore privato, appiattendo su una logica solo economicistica il ruolo del settore pubblico in sanità (pag. 165).
Il Servizio Sanitario Regionale lombardo e i servizi territoriali
Seguiamo Sartor (pagg. 129-130): Si è registrata in questi anni la sostanziale distruzione dell’infrastruttura pubblica del SSR (i distretti). Quello che è successo alla sanità lombarda nei quasi 25 anni analizzati è la perdita progressiva, e pressoché totale, della sua caratterizzazione territoriale pubblica. (…) In precedenza, la sanità territoriale pubblica non solo è esistita, ma presentava una delle sue facce migliori.
La sanità del territorio, in altre epoche, portava anche con sé, per l’utente lombardo, il significato di una prossimità dei servizi e di un buon livello di partecipazione consapevole della cittadinanza alla tutela della propria salute. La perdita di queste caratteristiche e dei loro significati, come in altri casi, non si è prodotta da sé, ma è la risultante di un processo articolato, in gran parte intenzionale e strategicamente fondato. L’obiettivo finale rimane sempre lo stesso: la privatizzazione del SSR.
Fino al momento della trasformazione epocale del SSR lombardo, molte sono state le pratiche di rilievo sperimentate nei territori della sanità lombarda: prevenzione sui luoghi di lavoro e medicina del lavoro, prevenzione e medicina pediatrica e scolastica, medicina della procreazione e servizi alla donna e al bambino, ecc.
Per terminare questa panoramica, ecco un elenco delle attività e delle strutture territoriali pubbliche eliminate nei 18 anni di governo Formigoni (pagg. 145-146):
- Medicina scolastica pubblica: smantellata.
- Medicina pediatrica pubblica multidisciplinare: smantellata con l’istituzione del pediatra di libera scelta.
- Medicina ambientale e vigilanza sui fattori di rischio ambientale: eliminata di fatto con l’istituzione dell’ARPA (Agenzia Regionale Protezione Ambientale) nel 1999.
- Ambulatori pubblici: nella stragrande maggioranza chiusi un po’ dovunque, soprattutto nella Città Metropolitana di Milano.
- Consultori pubblici: privatizzati e/o attribuiti agli ospedali.
- Medicina del lavoro: trasferita fin dagli anni ’80 negli ospedali, (…) in parte subisce un riorientamento, con la collocazione nei luoghi di lavoro dei medici del lavoro, spesso intermediata da organizzazioni private.
- Medicina psichiatrica pubblica territoriale: non esiste più; dopo le dimissioni dall’ospedale, è possibile accedere a strutture residenziali, semi-residenziali e diurne, esclusivamente private.
- Medicina di base: sono state poste le premesse per l’aziendalizzazione e la privatizzazione/imprenditorializzazione della medicina di base.
Come risultato di queste politiche, in Lombardia attualmente gli erogatori dei servizi territoriali sono in schiacciante prevalenza privati (pag. 157).
Esempi recenti
Per collegarci all’attualità, segnaliamo che proprio nel mese di febbraio del 2022 è stata prospettata dalla Regione la chiusura delle UONPIA dei municipi 6 e 7 di Milano, accorpate in un’unica struttura presso l’Ospedale San Carlo. Lo riporta, tra gli altri, il sito viveremilano.
Le UONPIA (Unità Operativa Neuropsichiatria Psicologia Infanzia Adolescenza) sono strutture territoriali di sostegno a bambini e adolescenti con difficoltà di diverso tipo. Spesso sono in contatto con le scuole, che segnalano, attraverso i genitori, i casi di alunne ad alunni che hanno bisogno di una diagnosi e poi, eventualmente, di un intervento, da parte di specialisti del settore.
Le liste di attesa, riferite a persone per le quali la tempestività dell’intervento può essere decisiva, in considerazione della loro giovane età, arrivano a toccare i due anni. Invece di intervenire con assunzioni e una razionalizzazione dell’intervento, la scelta è quella di smembrare il servizio e allontanarlo dai territori. Ci auguriamo che le mobilitazioni preannunciate per fermare questa decisione abbiano successo.

Nel mese di marzo 2022, inoltre, si sono svolte mobilitazioni in difesa del Consultorio di Via Monreale, zona San Siro, a sua volta minacciato di trasferimento presso l’ospedale San Carlo, con il rischio di privare un quartiere degli importantissimi servizi forniti alla popolazione residente (dall’assistenza all’IVG alla ginecologia, dallo Spazio Giovani al Centro Adozioni, fino al sostegno nei casi di violenza e abuso verso donne e minori).
A questa specifica vicenda, il nostro sito ha dedicato un articolo.

L’occupazione dello spazio pubblico da parte del privato
Come già sottolineato in precedenza, il settore sanitario (come quello educativo) scatena gli appetiti delle aziende for profit. Scrive Sartor in proposito (pagg. 168-169): La limitata sensibilità del settore sanitario alle variazioni del ciclo economico (si tratta, cioè, di spese che tendono a restare costanti anche nei momenti di crisi) e le prospettive di consistenti profitti (molto al di sopra della media della redditività di altri settori produttivi) ne hanno fatto ovunque un attrattore di investimenti, anche da parte di aziende operative in settori del tutto estranei e che intendevano diversificare il proprio business.
(…) Tuttavia, il modello misto pubblico-privato non avrebbe potuto fare spazio a nuovi erogatori raggiungendo il livello di consolidamento del settore privato osservabile ora in Lombardia, senza una progressiva intenzionale azione volta a creare in parallelo anche il mercato diretto della sanità. Tale mercato si caratterizza per i gradi di libertà e di autonomia raggiunti dagli operatori privati anche nei confronti dei destinatari del servizio pubblico, i cittadini utenti che, da portatori di diritti sanciti dalla Costituzione, diventano via via anche e sempre più clienti, destinatari di un’offerta di mercato.
Si assiste a un progressivo conferimento di facilitazioni (es. finanziamenti), libertà operative, poteri e legittimazione nei confronti delle forze di mercato, cioè i soggetti privati erogatori dei servizi sanitari e sociosanitari già operativi per il SSR e coloro in procinto di diventarlo. Parliamo del rilascio di autorizzazioni e di certificazioni di idoneità che hanno reso possibile contemporaneamente l’appartenenza al SSR e lo sviluppo del mercato privato tout-court, ma anche della concessione di luoghi o spazi operativi privilegiati e dell’attribuzione di funzioni e di risorse di ogni tipo.

Le conseguenze di questo sbilanciamento le viviamo quotidianamente, con un servizio pubblico messo intenzionalmente nelle condizioni di non potere rispondere ai bisogni della cittadinanza e la situazione di costrizione, in cui vengono messe le persone, di rivolgersi alle strutture private che offrono servizi sul mercato diretto con tariffe smart, cioè a prezzi calmierati, o direttamente con tariffe piene. In entrambi i casi, i tempi di attesa scendono drasticamente, ridicolizzando in questo modo l’uso del termine servizio pubblico. In realtà, solo se paghi hai i servizi di cui hai necessità. Questo è l’esatto contrario di un servizio universale, per definizione a disposizione di ogni persona, indipendentemente dalle sue disponibilità economiche.
Tra gli effetti di questa politica, la concentrazione in poche mani della proprietà delle strutture erogatrici private. I gruppi della sanità privata sono cresciuti in dimensione e in fatturato ed è aumentata la quota di quasi-mercato appannaggio dei cosiddetti grandi players della sanità privata.
A partire dal 2004 è stata istituita la figura del gestore unico di più strutture, anche collocate in ambiti territoriali diversi, e dal 2006 ogni gestore di più strutture di erogazione collocate in territori diversi ha potuto liberamente distribuire in modo flessibile i suoi budget e le risorse di cui dispone nelle sue strutture, indipendentemente dalla loro collocazione territoriale (pagg. 303-304), superando agevolmente i vincoli posti alla concentrazione di risorse, cosa impossibile per le strutture pubbliche, rigidamente legate al territorio in cui sono collocate.
Se quindi, ad esempio, si limita il numero di posti letto in un territorio, la struttura privata potrà ricollocarli in un’altra struttura posta in una diversa area regionale, mentre la struttura pubblica dovrà realmente ridurne il numero, sottraendo opportunità nel settore pubblico per la popolazione complessiva della regione.
Data la complessità delle operazioni amministrative messe in atto, per comunicare alla cittadinanza queste finezze amministrative, ci vuole, da un lato, conoscenza del settore e delle pratiche gestionali così da comprenderle e, dall’altro, la volontà di denunciarle.
I molti modi di favorire il settore privato
Le modalità di finanziamento del settore privato sono molteplici, spesso di difficile identificazione, oscure e non pubblicizzate. Di seguito alcune, tra quelle elencate da Sartor (pagg. 317-327):
- Prestazioni e servizi extra-budget, costantemente aumentati in tipologia, quindi al di là del finanziamento concesso (il budget)
- Una soglia variabile, ma garantita di finanziamento basata sul budget storico, cioè un’integrazione di risorse per il privato, al di là del budget concesso, in chiaro contrasto con l’affermazione, reiterata, che la Regione si trova a sostenere solo il settore pubblico per la sua inefficienza.
- Tetti posti al budget, che diventano a posteriori oggetti di una negoziazione, sui cui risultati non ci sono dati certi e ufficiali.
- Remunerazione dei servizi/prestazioni, legata alle tariffe, che sono sottoposte periodicamente a un aggiornamento (naturalmente a crescere).
- Prestazioni non tariffabili o non tariffate, che sono state oggetto di indagini giudiziarie, in quanto nascondevano forme di finanziamento illecito agli erogatori privati o non giustificate da prestazioni realmente realizzate.
- Premi per la qualità, una specifica forma di remunerazione delle RSA che intendeva compensare “la qualità aggiunta offerta dalla struttura”. Dell’esistenza di questi premi si è venuti a conoscenza perché esistono dei riferimenti indiretti che li riguardano in alcune delibere di giunta (mentre non sono state trovate le delibere che li istituiscono) (pag. 350).
- Premi per la qualità avanzata, istituiti nel 2008 dal presidente Formigoni. Per l’anno in esame, ai cinque IRCCS privati (tra i quali il primo e il terzo assoluto) vengono assegnati 21 milioni e 300 mila euro contro i 20 milioni e 700 mila euro assegnati ai sei ospedali pubblici (pag. 351). La prima delibera che istituisce questi premi viene in seguito annullata dal Tribunale Amministrativo Territoriale. Non è chiaro se siano state annullate anche le delibere successive. Scrive Sartor (pag. 352): La valutazione della qualità delle strutture erogatrici del quasi-mercato e in particolare l’adeguatezza dei suoi soggetti erogatori privati è ancora una questione aperta in Lombardia.

Parità pubblico-privato? Magari…
In Lombardia, non abbiamo assistito solamente alla realizzazione di una parità fra settore pubblico e settore privato, già di per sé inaccettabile per le tante ragioni spiegate precedentemente, ma a politiche che si sono configurate come un vantaggio per una sola parte: il privato, naturalmente. Vediamo di cosa si tratta, seguendo il testo di Sartor (pagg. 328-333).
- Si mantiene il principio del “segreto di mercato” per una sola delle due parti, la privata. Agli erogatori privati viene garantita la segretezza intorno al proprio business, mentre non lo si fa per gli erogatori pubblici, che sono spinti a competere nel quasi-mercato (si badi bene: si tratta della salute della cittadinanza, nei confronti della quale non si predispone una programmazione all’interno della quale tutti gli operatori devono cooperare per raggiungere il bene comune, bensì si sviluppa la cultura della concorrenza). Si chiede opportunamente Sartor: qual è la legittimità del principio di segretezza se si opera in un SSR finanziato dalla tassazione pubblica? Vediamo come si configura la segretezza: non viene comunicata dalla Regione esplicitamente e pubblicamente la natura delle strutture di erogazione (…) e non viene conseguentemente rivelato a quale gruppo appartengano le diverse strutture di erogazione della sanità privata. Non è tutto: infatti si aggiunge al resto la mancata ottemperanza all’obbligo da parte dei soggetti privati di fornire i bilanci di ogni loro struttura come pure i bilanci consolidati dei gruppi. Non solo gli erogatori privati non rendono pienamente disponibili i bilanci, ma la Regione non li sollecita a mettersi in regola. (…) Nei primi mesi del 2021 risultava che solo una parte, peraltro non consistente, degli erogatori privati aveva ottemperato all‘obbligo di rendere pubblico il proprio bilancio. Si stenta a credere in quali condizioni viene gestita la sanità lombarda.
- Si favorisce la presenza del privato negli organi decisionali delle strutture erogatrici in ambito pubblico. Agli erogatori privati si garantisce l’accesso esclusivo all’informazione riservata al quasi-mercato riguardante il pubblico, dando loro la possibilità di partecipare alla vita istituzionale dei concorrenti, attraverso le nomine da parte dell’Ente Regione nei CDA delle principali strutture erogative del pubblico. Così, mentre rappresentanti della sanità privata siedono nei CDA dei singoli IRCCS pubblici, gli erogatori pubblici non possono essere membri del CDA delle strutture private. Ciò che succede scivola nel grottesco: il privato viene avvantaggiato nella competizione con il pubblico grazie al fatto che viene messo nelle condizioni di conoscere – dall’interno – tutto ciò che risulta rilevante sapere dei propri principali competitori pubblici. La conoscenza viene acquisita da una posizione privilegiata, nel ruolo di decisore, il che non comporta solo di poter conoscere ciò che riguarda la gestione delle strutture pubbliche direttamente concorrenti, ma soprattutto di poter condizionare le sue scelte, anche quando si tratta di una sua potenziale cliente (ad esempio, nel caso degli imprenditori, manager o consulenti di strutture erogatrici private della diagnostica). Purtroppo, è tutto vero.
- Sintetizziamo altre modalità: corsi di formazione manageriale e consulenze organizzative effettuate da società di audit multinazionali finanziati dalla Regione e aperti anche ai soggetti privati.
- Assegnazione ai manager delle società private di posizioni di management in enti e aziende che nascono per germinazione dagli enti pubblici della sanità.
- Infine, possibilità di usare la flessibilità organizzativa che viene consentita da regole regionali ad hoc in modo difforme tra il pubblico e il privato. Il trattamento detto paritario è solamente di facciata: (…) la flessibilità organizzativa si rivela a tutto vantaggio della sanità privata, che così può aggirare i vincoli organizzativi.

C’è dell’altro…
Non è finita qui. Alle pagg. 337-344 e poi 376-378 della ricerca di Sartor possiamo scoprire che sono state escogitate altre strategie per dirottare verso i privati le risorse della cittadinanza lombarda. Esaminiamole nel dettaglio:
- Attribuzione ai privati di attività e funzioni che comportano necessariamente ampliamenti strutturali delle sedi di erogazione, attraverso le concessioni di sedi di erogazione pubblica di servizi trasferite ai privati.
- Strategia di sviluppo del mercato sanitario per servire i pazienti provenienti da altre regioni italiane e dall’estero. Si parla ormai apertamente di un turismo sanitario, a proposito del quale scrive Sartor: Meno è infrastrutturato e pubblico il SSN, più vi è spazio per la privatizzazione, sia delle regioni che attraggono pazienti, sia delle regioni che li “esportano”. Non si può avere un’universalità e un’uguaglianza di accesso al servizio nei territori della nostra nazione nel mentre si lascia che un SSR definisca la propria strategia espansiva in un modo che si traduce nei termini di una conquista dei pazienti di altre regioni. Utenti che avrebbero diritto ad avere un proprio SSR autosufficiente e che funzioni nel proprio territorio sono costretti al turismo sanitario. I due modelli sono incompatibili. O si va verso una omogeneizzazione modulare della infrastruttura pubblica del SSN o si sviluppano le disuguaglianze fra le offerte delle regioni e si moltiplica il turismo sanitario infra-nazionale e internazionale.
- Trasferimento della proprietà di strutture in precedenza pubbliche al privato. In passato con i soldi pubblici si è investito in strutture pubbliche che poi sono diventate organizzazioni private non profit, garantendo così il prevalere dei privati non profit nel quasi-mercato del sociosanitario. Ma, una volta divenute non profit, tramite le acquisizioni, diventa sempre più probabile il passaggio ulteriore verso il profit. Alcune strutture di servizio del sanitario e del sociosanitario sono da poco state acquisite dal privato profit.
- Sperimentazioni gestionali di partnership pubblico-privato. Detto più chiaramente, parti di ospedali o interi ospedali dati ai privati, anche con la costituzione di società per azioni a capitale misto.
- Concessioni della gestione di sedi di erogazione pubblica trasferite ai privati. Vari gli esempi, dal Servizio Dialisi Ospedaliera di Peschiera e di Cernusco sul Naviglio alla concessione di posti letto nel presidio ospedaliero pubblico di Cassano d’Adda; dai servizi di check-up in giornata dell’ASST Nord ai reparti messi a disposizione dei privati presso le aziende sociosanitarie territoriali di Sesto San Giovanni e di Passirana.

Spesso, il sostegno al privato si è configurato come un impegno da parte della Regione Lombardia teso a impedire che le norme di carattere nazionale potessero avere applicazione nel nostro territorio. Questo spiega molto chiaramente qual è il vero significato della battaglia per l’autonomia territoriale, cioè la possibilità di avere mano libera nella gestione dei servizi (soprattutto la sanità e la scuola), senza controlli e vincoli provenienti dall’esterno.
Le pagg. 470-478 del testo di Sartor entrano nelle pieghe dei diversi meccanismi utilizzati. Qui basti citarne alcuni:
- la non ricettività delle norme nazionali, che non sono state applicate o sono state applicate con estremo ritardo;
- la ridefinizione dei confini di applicazione delle norme;
- l’uso di parametri differenziati rispetto a quelli nazionali;
- la proliferazione di norme applicative con lo scopo di ritardare e modificare l’impatto delle norme nazionali;
- la libera interpretazione delle modalità di applicazione delle norme contrattuali con i gestori privati previste dal Ministero.
Il depotenziamento del settore pubblico
Anno dopo anno, spiega Sartor (pag. 53), le attività svolte dal pubblico sono diminuite in termini di gamma, quantità, significatività. Il soggetto erogatore pubblico viene costretto a una sorta di progressivo ritiro per lasciar spazio all’erogatore privato.
Vediamo nello specifico il caso degli Spedali di Brescia, una vera e propria eccellenza pubblica. L’azienda ospedaliera era arrivata a occupare il decimo posto nel mondo e il primo in Europa secondo una classifica stilata da una società indipendente americana e riportata da un articolo del Los Angeles Times. Lucio Mastromatteo, ex direttore degli Spedali Civili di Brescia fra il 1998 e il 2008, in un’intervista al Fatto Quotidiano del 10-4-2020 di Andrea Tornago, dice: In Regione Lombardia non erano per niente entusiasti, non gradivano che un ospedale pubblico salisse in quel modo. Formigoni puntava sul privato. E la Regione ci ha sempre ostacolati.

Uno dei principali obiettivi della politica sanitaria della Regione nel periodo considerato, spiega Sartor (pagg. 60-63) è stato quello di ridimensionare drasticamente la capacità ricettiva, ospedaliera e semiresidenziale delle strutture erogatrici pubbliche.
- ridefinizione delle disposizioni nazionali per volgerle in una direzione favorevole alla privatizzazione;
- posticipazione del piano socio-sanitario regionale per evitare di dover sottostare ai vincoli di programmazione;
- ritardo della messa in pratica degli interventi;
- riconfigurazione dei servizi;
- riclassificazione tariffaria delle prestazioni;
- passaggio di alcune categorie di ricovero dal sanitario al sociosanitario.

In Lombardia, l’implementazione delle leggi nazionali che richiedevano di effettuare tagli alle dotazioni dei posti-letto (PL) è avvenuta secondo modalità che di potrebbero definire creative:
Ciò ha consentito al SSR della Lombardia di andare ben oltre la media dei tagli dei posti-letto pubblici effettuati nel resto del Paese, senza precludere che si espandesse nel contempo l’ambito dei servizi erogati dai privati e il numero dei posti-letto a loro disposizione.
(…) Fatta base 100 nel 1995 dei PL totali, nel 2018 i PL totali registrano una diminuzione di 22.239 unità, scendendo quindi a 60,45. Le dinamiche rispettive dei PL pubblici e privati nello stesso periodo sono però divergenti. I PL pubblici sono passati da 45.630 nel 1995 a 20.838 nel 2018, con una perdita di 24.792 PL (-54,3%). Nel periodo considerato sono quindi più che dimezzati. I PL privati nello stesso periodo sono passati da 10.602 a 13.155, con un aumento di 2.553 PL (+24%).
Considerando il periodo 1995-2018 il rapporto posti-letto su 1.000 abitanti in Lombardia è passato da un indice di 6,4 a un indice di 3,4, praticamente dimezzato.
Esaminiamo ora l’incidenza del settore pubblico e di quello privato.
I PL pubblici sono passati da un’incidenza dell’81,1% al 61,3% del totale.
I PL privati sono passati da un’incidenza del 18,9% al 38,7%.
Quasi il 40% dei PL in Lombardia oggi è privato.
Quindi abbiamo assistito a un triplo fenomeno:
a) una pesante riduzione dei PL in assoluto;
b) un forte aumento assoluto e relativo dei PL privati;
c) una fortissima riduzione assoluta e relativa dei PL pubblici.
Vediamo i dati riassunti nella Tabella 2, elaborata sulle informazioni contenute nel testo.
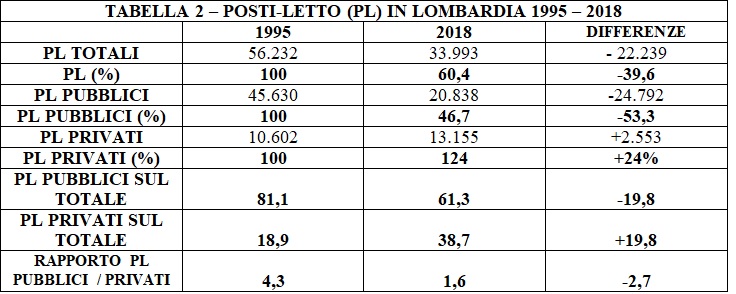
Sottolineiamo alcuni dati:
- la riduzione del 39,3% dei posti-letto (PL) totali, con una riduzione del 53,3% dei PL pubblici, a fronte di un aumento del 24% di quelli privati;
- l’aumento dell’incidenza dei PL privati (e la conseguente riduzione di quelli pubblici) di quasi 20 punti (19,8) sul totale dei PL. I PL privati costituivano il 18,9% dei PL totali nel 1995; diventano il 38,7% nel 2018;
- Il rapporto tra PL pubblici e privati era di 4,3 PL pubblici per ogni PL privato nel 1985. Nel 2018, vi sono 1,6 PL pubblici per ogni PL privato.

Progetto “Terra bruciata”
L’intervento regionale nel settore sanitario è tristemente paragonabile a un’azione di guerra: poco o nulla deve restare come prima. Leggiamo Sartor (pagg. 296-297):
In primo luogo, gli interventi di depotenziamento sul fronte del pubblico aprono spazi per i soggetti privati, attraverso le chiusure di interi ospedali, di reparti dei poliambulatori pubblici e di tutte le attività distrettuali pubbliche, i ridimensionamenti in generale dei servizi erogati dal pubblico. L’obiettivo affermato del cosiddetto efficientamento è la ragione per giustificare con la razionalità economica questo tipo di interventi.
Queste operazioni nell’ambito pubblico del SSR, che distruggono la distribuzione capillare del servizio attraverso lo smantellamento infrastrutturale dei servizi pubblici, portano a un’accessibilità ai servizi limitata e non omogenea sul territorio e aprono spazi di azione per altri soggetti, che vengono subito riempiti dai privati, ma nei luoghi e nelle forme di loro interesse.
Non solo si perde la rete preesistente dei servizi, ma si creano maggiori differenze fra le zone più servite e le zone meno servite di presìdi sanitari. Forse è questa la ragione di fondo della marginalizzazione del ruolo dei sindaci, che hanno tra i loro compiti anche quello di conseguire una distribuzione più uniforme dei servizi sul territorio.
In secondo luogo, ci sono i progetti che sembrano rafforzare il pubblico, ma i cui esiti sono ben più complessi. Ci sono strutture pubbliche che vengono chiuse per lunghi periodi, in attesa della conclusione dei lavori di miglioramento. In un quasi-mercato, le riqualificazioni delle strutture pubbliche diventano occasioni per la ridistribuzione dei budget fra pubblico e privato.
In terzo luogo, vi è il riordino continuo di interi ambiti del servizio, come parte di un processo in continua evoluzione. In assenza di misure concrete che attivino la componente pubblica, avviene che questi riordini siano un’occasione di sviluppo solo per la componente privata del SSR, perché è quella che gode di una reale autonomia strategica e operativa; quindi, è in grado di cogliere le occasioni che si presentano, senza porsi il problema della localizzazione dei servizi sul territorio, se non per gli aspetti riferiti a scelte esclusivamente di business.

La riduzione del personale
La gestione del personale nelle strutture pubbliche e private è un aspetto sicuramente significativo. Cominciamo dai dipendenti della Regione.
Spiega Sartor alle pagg. 82-83: La tendenza alla riduzione del personale dipendente dal SSN nel periodo 1997-2013, che si registra in generale in Italia (come si è potuto drammaticamente constatare nel corso della pandemia) presenta dimensioni molto più consistenti in Lombardia.
In Italia si registra una riduzione del 3,8% (…). Nello stesso periodo nella sanità pubblica lombarda si assiste a una diminuzione del personale pari all’8,7%.
Considerando l’arco temporale più esteso 1997-2017, la riduzione registrata in Lombardia è dell’11,9%, a fronte di un aumento della popolazione del 12,6%. La corrispondente riduzione del personale del SSN media in Italia è del 7,3%, a fronte dell’aumento medio della popolazione del 6,3%.
Il personale dipendente pubblico ed equiparato nella sanità in Lombardia è diminuito di 4,6 punti percentuali in più rispetto alla media italiana.
Non si può far risalire l’imponente riduzione del personale dipendente di parte pubblica del SSR della Lombardia (11.768 persone) alle mere politiche restrittive di ambito nazionale. Infatti, nello stesso arco temporale, alcune fra le principali regioni hanno invece aumentato il numero dei dipendenti del proprio SSR: tra essi, Piemonte, Emilia-Romagna, Toscana e Veneto.

Dice benissimo Sartor: Una cosa sono le narrazioni, un’altra sono i fatti.
Di seguito, la Tabella 3, tratta dalla pag. 84 del testo di Sartor, sulla dotazione di personale alle dipendenze di alcuni SSR nel periodo 1997-2017, da cui si può osservare che la Lombardia non ha avuto la performance più in negativo, ma ha avuto risultati nettamente peggiori della media italiana e di altre importanti regioni.
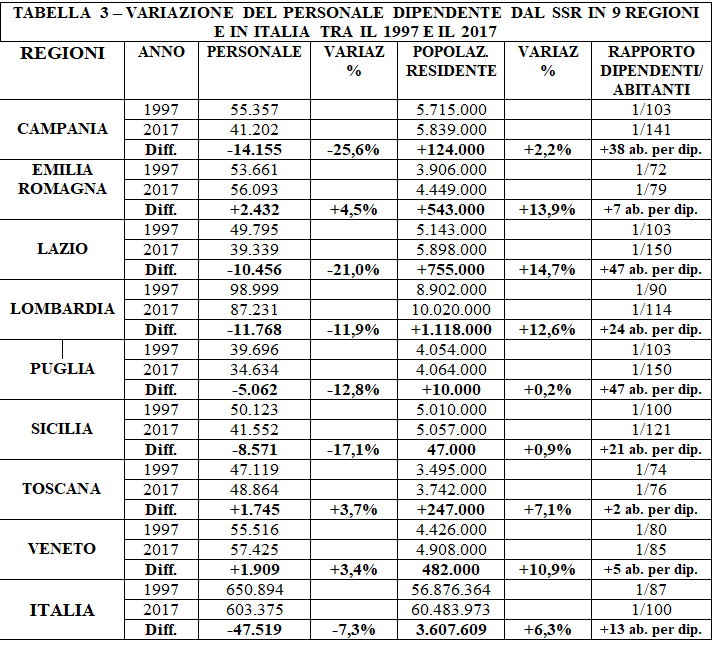
Vale la pena soffermarsi sul rapporto tra dipendenti e abitanti (l’ultima colonna della tabella). Nel 1997, la Lombardia aveva un rapporto pari a un dipendente ogni 90 abitanti, di poco superiore a quello dell’Italia (1 ogni 87). Vent’anni dopo, l’Italia era arrivata nel suo complesso a un rapporto di 1 a 100 e la Lombardia di 1 a 114. Impietoso il raffronto con il Veneto (1 a 85), con il Piemonte (che ha addirittura abbassato il rapporto, passando da 1 a 86 a 1 a 82), con l’Emilia-Romagna (1 a 79) e con la Toscana (1 a 76).

Un aspetto di particolare importanza riguarda la diminuzione del personale medico alle dipendenze del SSR. La Tabella 4 (ripresa in forma parziale dalla Tabella di pag. 88) consente un confronto fra le stesse regioni esaminate precedentemente.
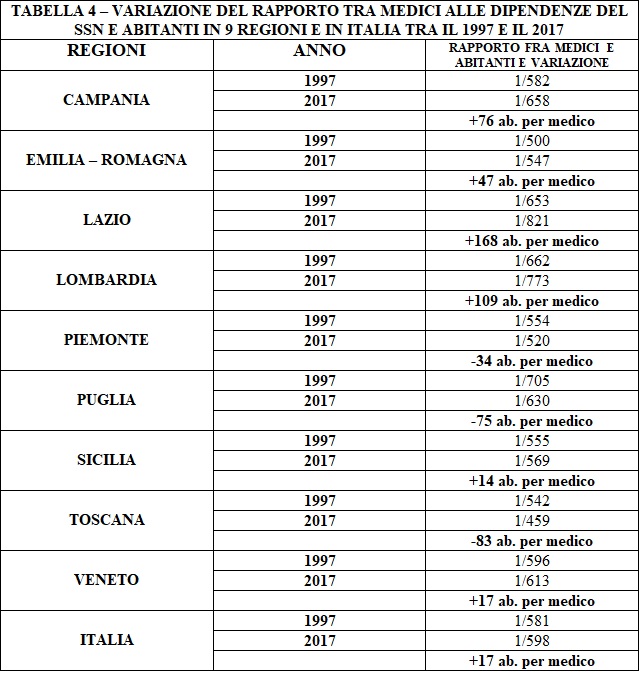
Esaminando i dati, possiamo notare che, mentre nell’Italia nel suo complesso ogni medico alle dipendenze del SSR ha una media di 17 pazienti in più, in Lombardia la crescita è di ben 109 abitanti. Tra le regioni esaminate, solo il Lazio fa peggio, con una crescita di 168 abitanti per medico.
In alcune regioni, nello stesso periodo il rapporto è addirittura sceso: di 34 unità in Piemonte, di 75 in Puglia e di 83 in Toscana.
Se entriamo nel merito del rapporto tra medici e abitanti, scopriamo che in Italia nel 2017 la media era di 1 medico ogni 598 abitanti. In Lombardia era arrivato a 1 ogni 773 abitanti. Due regioni si situano sotto il rapporto di un medico del SSR ogni 600 abitanti: l’Emilia-Romagna con 1 medico ogni 547 abitanti e il Piemonte, con un medico ogni 520 abitanti. Che dire della Toscana, dove c’era un medico del servizio pubblico ogni 459 abitanti? Forse, che i soldi dei contribuenti sono stati utilizzati per proteggere il benessere dei cittadini e non per ingrassare i profitti delle aziende del comparto sanitario.

Come leggere questi dati
Sartor alle pagg. 85-89 ci aiuta nell’interpretazione dei dati: Questo notevole calo del personale strutturato della componente pubblica del SSR e in buona parte dovuto al non ripristino del turn-over (non sostituzione del personale in uscita, per lo più perché collocato a riposo). I dipendenti sono stati in parte rimpiazzati da figure in rapporto di servizio e non di dipendenza dalla struttura pubblica (lavoratori atipici) o da fornitori esterni di servizi (cooperative o imprese).
Ma la politica del non ripristino del personale ha spinto anche ad agire in un’altra direzione e cioè verso la riduzione delle dotazioni ricettive di ricovero e cura di parte pubblica, avvalendosi di consistenti interventi di riorganizzazione ed efficientamento, che si sono risolti talvolta in una sorta di smantellamento parziale delle strutture pubbliche.
Questi sono stati gli esiti del processo di privatizzazione sul personale pubblico del SSR: esternalizzazione del personale pubblico, anche medico, e attribuzione agli erogatori privati dei servizi prima assegnati alla sfera pubblica del SSR, cioè alle strutture private che massicciamente hanno finito per attrarre il personale pubblico nella loro sfera di azione.
Le risorse finanziarie spese per la gestione diretta del personale (dipendente) passano da un’incidenza sul totale dei costi della sanità lombarda dal 37,2% nel 1998 a un’incidenza del 26% nel 2016, registrando una perdita dell’11% in 18 anni. Questo dato non va letto come un indicatore di efficienza (…) bensì di forte esternalizzazione dei servizi e di precarizzazione del lavoro realizzati all’interno delle strutture.
Il reclutamento in ambito pubblico (…) viene organizzato soprattutto per inserire nell’organizzazione personale precario. Si registra inoltre una sottrazione di risorse di personale sanitario direttamente dedicato alla cura e assistenza clinica dei pazienti (ruolo sanitario) tramite la loro ricollocazione in mansioni non cliniche (ruolo amministrativo) nella stessa o in altre unità operative.

La componente tecnico-amministrativa del personale è anche per questa ragione cresciuta a discapito di quella sanitaria (pag. 91).
La gestione del personale tra pubblico e privato: il cambio di giacca
Vediamo ora altri aspetti legati alla gestione del personale, a partire dalla porosità che consente ai professionisti di trasferirsi da un settore all’altro con pochi ostacoli e con evidenti vantaggi per le strutture private (pagg. 366-372).
- Il personale della sanità privata è in parte condiviso con quello della componente pubblica del SSR o viene attirato e sottratto del tutto al pubblico. (…) Professori e medici ospedalieri pubblici di tutte le specializzazioni sono di fatto liberamente fruibili dal settore privato. Viene presupposta dalle disposizioni nazionali e permessa dall’Ente Regione, senza alcuna forma di regolazione, la possibilità di impiego a vario titolo (anche in condivisione) del personale professionale medico entro le organizzazioni private, sia in funzione di erogazione, sia in quelle di docenza.
- Questo personale rappresenta una risorsa di notevole valore che non viene tutelata e trattenuta. La si “regala”, continuando ad addossarsi molta parte dei costi per il mantenimento della sua qualità, ad esempio per quanto riguarda la formazione professionale.
- L’impoverimento della struttura del personale nella sanità pubblica lombarda è dovuto anche al fatto che si sia garantito al personale sanitario pubblico di lavorare, magari per un tempo parziale, e di poter essere impiegato, nel contempo, anche nel settore privato.
- Il medico pensionato della sanità pubblica può lavorare indisturbato nel settore privato della sanità. (…) Si può godere della disponibilità di risorse preparate e flessibili, che possono essere poco retribuite senza incontrare alcuna vera resistenza. Queste minori retribuzioni diventano l’occasione per una maggiore “efficienza” nella gestione (meno costi e più profitti) risparmiando sul costo del lavoro, gravando così esclusivamente sui lavoratori.
- A pag. 369, nella Tabella 18 del volume, Sartor mostra come presso l’IRCCS Policlinico San Donato, appartenente al gruppo medesimo, tra il personale dipendente nel 2018 risulti un solo medico. Tale dato va oltre ogni ipotesi di sotto strutturazione (e, aggiungiamo noi, contro ogni logica). Come si può spiegare? Evidentemente perché l’ospedale si avvale di medici e di altro personale con contratto di lavoro autonomo, in regime di collaborazione coordinata e continuativa, come anche di ricercatori e collaboratori con varie tipologie contrattuali. Questo è il cuore del modello lombardo di sanità.
Aiutare il settore privato a pagare i contratti dei suoi dipendenti con il denaro pubblico
Una premessa (pag. 368): I contratti collettivi di lavoro in sanità sono tripartiti, secondo la natura del datore di lavoro: a) per il personale pubblico; b) per il personale delle organizzazioni della sanità privata; c) per il personale del terzo settore (il privato not for profit).
Al momento del rinnovo del contratto del personale delle organizzazioni della sanità privata nel 2020, la Conferenza Stato, Regioni e Province autonome ha proposto, in ambito nazionale, una contribuzione delle Regioni (quindi pubblica) al rinnovo del contratto della sanità privata.
Ecco alcuni – a nostro avviso opportuni – commenti negativi di Sartor sull’argomento:
1) Le Regioni, che amministrano denaro pubblico, a che titolo possono giustificare una spesa che ricade in un ambito del tutto sottratto al loro controllo?
2) I contratti stipulati con gli erogatori privati del SSR dovrebbero già contemplare la copertura dell’intero costo del servizio acquistato e quindi anche l‘onere dei rinnovi contrattuali del personale.
3) Non è il pubblico che organizza il lavoro o determina la produttività e soprattutto definisce gli inquadramenti contrattuali degli addetti della sanità privata. Il pubblico non può sostituirsi al privato negli obblighi che questo ha verso i suoi dipendenti.
4) Sarebbe corretto, eventualmente, dare un contributo agli erogatori privati della sanità e del sociosanitario per le spese di personale solo se i privati dimostrassero di aver sostenuto costi aggiuntivi non previsti dai contratti stipulati con il SSR a causa dell’assistenza al Covid-19 (in quanto emergenza), e se rendessero pubblica la documentazione delle ore effettivamente lavorate, con la loro distribuzione per tipologia di contratto ed evidenziando i relativi costi aggiuntivi. Si ricorda che in Lombardia la maggior parte degli erogatori privati non rende pubblici i propri bilanci, nonostante l’obbligo di legge.

I privati, insomma, verrebbero aiutati nella forma peggiore possibile, quella che non è collegata a qualche obiettivo di miglioramento sotto un qualche profilo (di servizio o di sostenibilità sociale): qualità del servizio, miglior trattamento del personale, ecc., mentre la principale caratteristica che risulta in evidenza nelle strutture di ricovero e cura private rispetto alle pubbliche è l’incidenza di gran lunga minore, in valore assoluto e sul numero degli addetti totali, del personale assunto con contratto a tempo indeterminato, a tempo pieno o in part-time.
L’argomento è approfondito alla pag. 468: Le delibere della giunta lombarda nominano come destinatari dei contributi regionali del rinnovo dei contratti della sanità privata gli operatori privati accreditati. A chi vanno i soldi quindi? La domanda è legittima. A tutti gli erogatori che sono stati accreditati dal SSR, che siano o no a contratto, o solo a quelli a contratto con il SSR?
Siamo portati a pensare che l’aiuto si rivolga agli erogatori a contratto con il SSR. Ma non ne siamo sicuri. I dipendenti della sanità privata lavorano spesso in strutture di servizio per il SSR e svolgono attività per il mercato diretto, anche all’interno della stessa sede. Non è la stessa cosa se lavorano solo per il SSR o se per entrambi i mercati. Nel secondo caso, il soggetto pubblico (il contribuente) pagherebbe anche il costo del lavoro di attività del tutto private.
Questo è del tutto sorprendente perché saremmo portati a pensare che nessuno chiederebbe che vengano pagate con i soldi pubblici attività che sono del tutto private.

Aggiungiamo a tutto quanto scritto dalla professoressa Sartor che riteniamo incomprensibile la differenziazione almeno tra i dipendenti delle strutture pubbliche e quelli delle strutture private for profit: ci sentiamo di poter dire che il contratto dovrebbe essere unico per tutti, con pari inquadramento normativo ed economico per una stessa mansione, fatti salvi i contratti integrativi, con la clausola che possano essere solo migliorativi rispetto a quelli nazionali.
Le conseguenze delle politiche di privatizzazione
Questi sono gli effetti principali delle scelte politiche del SSR, così come sintetizzati nel volume alle pagg. 483-488.
- Apertura incondizionata ai diversi soggetti privati (autorizzazione e accreditamento liberi).
- Intreccio inestricabile fra SSR e mercato diretto, che si esplica nelle stesse sedi di servizio.
- Insondabilità delle dimensioni e delle categorie di offerta totale dei servizi sociosanitari regionali e della loro distribuzione territoriale.
- Non identificazione degli erogatori privati ai fini della tutela del SSR e dei portatori del diritto alla salute.
- Libertà di posizionamento nel business. Gli erogatori privati possono ingrandirsi/ridursi a piacimento: Il contratto con il SSR li vincola solo per un anno.
- Frammentazione del SSR, con la conseguente scarsa o nulla gestibilità del sistema. Problema apparso drammaticamente nell’emergenza.
- Affossamento della programmazione.
- Controlli sugli erogatori non adeguatamente realizzati.
- Modello ospedalocentrico.
- Sostanziale assenza di una infrastruttura territoriale pubblica di servizi.
- Disomogeneità territoriale dell’offerta del SSR.
- Modalità organizzativa di accesso al SSR che favorisce la scelta dell’erogatore privato. La mancanza di un centro unico di prenotazione che comprenda al suo interno anche le strutture convenzionate private costringe a numerose telefonate, al termine delle quali spesso l’utente si trova quasi costretto ad accettare proposte a pagamento fatte dagli erogatori privati.
- Notevole scomodità per gli utenti nell’accedere ai servizi del SSR, variabile secondo il luogo di residenza.
- Non fruibilità del SSR per via delle liste di attesa. Si tratta di un problema di dimensioni ormai inaccettabili.

Le interminabili liste di attesa
Sul problema delle liste di attesa è necessario soffermarsi. Lo affronta Sartor alle pagg. 114-115.
Si tratta di liste mai sufficientemente governate, nonostante le numerose disposizioni normative. La carenza di personale, l’organizzazione ospedaliera e le modalità di finanziamento da parte della Regione sono fattori alla base del problema. Il fatto – incontestabile – che esistono in proporzione molti meno medici e infermieri negli ospedali pubblici di quanti ce ne fossero nel passato, è la prima considerazione da cui partire per comprendere quanto è avvenuto.
(…) La cattiva gestione delle liste di attesa giova al management della struttura pubblica, posto però che abbia perso il significato vero della sua missione, indotto com’è a considerare come prioritari criteri di comportamento di tipo aziendalistico e quindi indotto a preoccuparsi esclusivamente di far quadrare il bilancio.
(…) Ma questo sistema giova ancora di più agli erogatori privati, direttamente concorrenti degli erogatori pubblici, che sono attenti a sfruttare questo specifico fattore di debolezza del pubblico, in quanto offre loro ampie opportunità di business.

La libera professione intramoenia
Apriamo una finestra su questa particolarità del nostro SSN. Le liste di attesa delle prestazioni si allungano quanto più l’attività in libera professione intramoenia viene liberamente consentita, al di là delle regole e delle limitazioni di orario imposte per legge negli ospedali pubblici e spesso disattese.

Questo aspetto si spiega con il fatto che l’ospedale può incamerare fino al 30% circa della parcella del medico che opera presso la struttura pubblica in libera professione. Si tratta di risorse finanziarie disponibili a breve, senza ritardi.
L’amministrazione dell’ospedale non ha quindi alcun interesse né a limitare l’intramoenia, né a provare a contenere i prezzi della visita privata decisi dai propri medici (parcelle che gravano sul paziente) in quanto ciò significherebbe disporre di minori entrate per l’ospedale pubblico.

Spieghiamo meglio di cosa si tratta. Questo tipo di attività (Attività Libero-Professionale Intramuraria) è regolata dall’art.2 del D. Lgs. 502/92 e successive modifiche. Tutti i riferimenti legislativi si possono trovare nel sito della Camera dei deputati.
Nonostante la legge dica che l’attività intramoenia non deve portare a un allungamento delle liste di attesa, in realtà avviene proprio questo.
Infatti, alcuni medici, dipendenti del SSN e retribuiti dal SSN con denaro pubblico, svolgono un’attività extra, in strutture pubbliche, allestite con denaro pubblico, richiedendo un pagamento (oltre a quanto già pagato dalla cittadinanza con la tassazione ordinaria per il funzionamento del SSN) ai propri assistiti, i quali possono ricevere una visita o altre prestazioni con tempi di attesa inferiori rispetto a quelli garantiti dal SSN.
Riteniamo che si tratti di una palese contraddizione con il principio del servizio sanitario universale. Ma non siamo gli unici a pensarlo, visto che anche il professor Giuseppe Remuzzi, nel suo testo La salute (non) è in vendita (Laterza, 2018), da noi recensito, scrive a pag. 128:
Si abolisca l’intramoenia, l’attività privata dei medici dipendenti in ospedale, per mettere fine a corsie preferenziali per chi può permettersi di pagare o che si sente costretto a farlo nel timore che un ritardo in una visita o nell’esecuzione di un esame comprometta la salute. I medici che sostengono il proprio diritto di esercitare la libera professione possono trovare sbocchi nel privato.
Dimensioni del fenomeno di privatizzazione
Due dati:
- la forza economica dei gruppi della sanità privata (pagg. 485-486): Il solo valore dei ricoveri ordinari e in day hospital del Gruppo San Donato in Lombardia, che raggiunge i 757,3 milioni di euro nel 2017, pesa più del valore dei ricoveri trattati dai 7 ospedali pubblici della ex ASL di Milano città, che nello stesso anno raggiunge i 744,1 milioni di euro. Si può immaginare quale forza di condizionamento sul Servizio Sociosanitario lombardo possa avere un gruppo privato di queste dimensioni. Si noti che nella valorizzazione qui messa in evidenza non vengono conteggiate: a) le attività di servizio a contatto con il SSR ma non di ricovero (punti prelievo, ambulatori specialistici, ecc.); b) le tariffe maggiorate per i servizi clinici e di docenza erogati nei poli universitari e nelle sedi IRCCS; c) le nuove remunerazioni riguardanti le attività di presa in carico dei pazienti cronici.
- L’espansione del settore privato (pagg. 335-336). Nel solo decennio 2001-2010 (…) la percentuale di aumento delle strutture private lombarde si attesta intorno al 32%, contro un aumento medio in Italia del 3,6%. Alcune regioni nello stesso periodo hanno visto calare il numero delle strutture private (Abruzzo, Calabria, Campania, Lazio, Sardegna, Veneto), altre non hanno registrato variazioni (Friuli – Venezia Giulia, Marche, Piemonte, Toscana, Umbria, P.A. di Trento).

I costi dell’eccellenza
Il libro di Sartor ci ha aiutato a smontare un pezzo alla volta il mito dell’eccellenza lombarda nella sanità. Abbiamo così appreso come il percorso di questo ultimo quarto di secolo sia stato quello di privare la cittadinanza di diritti e di un servizio sanitario che era territoriale e dava ampio spazio alla prevenzione.
Vale la pena soffermarsi ancora un momento sull’efficienza del privato, confrontata con la presunta inefficienza del pubblico.
Cominciamo con le sperimentazioni di ibridazione pubblico-privato sul piano gestionale, quello nel quale il privato dovrebbe mostrare il meglio di sé (pag. 59). Le sperimentazioni non solo non hanno realizzato le proprie finalità, ma hanno anche determinato un forte indebitamento del soggetto privato nei confronti del soggetto pubblico, debito che è restato pendente.
Passiamo poi alle situazioni in cui il privato ha dato il meglio di sé:
a) Truffa sull’acquisto delle protesi ai danni della Regione (“ai danni della Regione” significa a danno dei contribuenti, non degli amministratori regionali, sia ben chiaro), per la quale nel dicembre del 2020 sono stati sequestrati 34 milioni di euro al Gruppo San Donato. Nel link la notizia dal Fatto Quotidiano.
b) Indebitamento dell’ospedale San Raffaele di Don Verzé. Un link sulla vicenda dal quotidiano La Repubblica.
c) Vicenda della clinica Santa Rita, la cosiddetta clinica degli orrori, il cui ex primario è stato condannato in appello, dopo vari processi, a 21 anni e 4 mesi per omicidio preterintenzionale, con l’aggravante dello scopo di lucro. Link su fanpage.
d) La vicenda del Gruppo Maugeri, vicino al fallimento, come si legge in questo link del Corriere della Sera del 2016.

Le tangenti legate alla gestione del gruppo e al cosiddetto metodo Daccò hanno portato nel 2019 alla condanna definitiva per l’ex presidente della Regione Lombardia, Roberto Formigoni, protagonista indiscusso delle politiche di privatizzazione della sanità, come riportato dal sito del quotidiano La Repubblica.
Insomma, un’edificante serie di dimostrazioni di efficienza.
Terza parte – Il nodo della programmazione
Possiamo leggere il processo di privatizzazione della sanità lombarda, descritto magistralmente da Sartor, come un’inquietante vicenda, in cui sono presenti tutte le componenti di un giallo, spaventoso più che appassionante, soprattutto per le ricadute che ha sulle nostre vite:
Vittima: servizio sanitario universale
Esecutore materiale: Regione Lombardia
Mandanti: gruppi della sanità privata e partiti della coalizione di centro-destra
Movente: privatizzazione
Arma del delitto: norme regionali
Modalità di esecuzione del delitto: mancata programmazione
Ci soffermeremo in questa sezione sull’ultimo punto, perché la fase di programmazione è fondamentale in ogni attività e l’analisi di come sia stata messa in atto (o non sia stata realizzata) ci aiuterà a capire meglio in quale modo si è arrivati alla situazione attuale.
Un passo indietro
Sartor mette come titolo a un paragrafo del suo lavoro Svuotamento dell’importanza del Piano socio-sanitario regionale (pagg. 45-48). Entriamo nel merito delle osservazioni dell’autrice.
Come prima informazione, va sottolineato che il Piano socio-sanitario regionale non diventa legge regionale, quindi non assume la forma e lo status di norma primaria di riferimento.
Inoltre, Il Piano non presenta i caratteri di un documento di pianificazione pluriennale degli interventi, così come in genere viene inteso. Precedentemente, i Piani (…) riportavano i dati riguardanti le realizzazioni del passato, cui venivano strettamente collegati gli interventi previsti nell’arco temporale di validità del piano.
Nel periodo analizzato qui (dal 1995 a oggi), non sono in evidenza i risultati delle rilevazioni curate dall’Osservatorio epidemiologico rapportate ai territori (…), unite ai dati sulle condizioni socio-economiche della popolazione riferite ai medesimi territori, a partire dai quali determinare compiutamente i bisogni di salute degli utenti, gli indicatori misurabili di uno stato desiderato del servizio futuro, i sistemi di monitoraggio che dovrebbero essere previsti nella fase di implementazione del Piano stesso.
È concepito soprattutto per lanciare orientamenti valoriali e parole d’ordine.
Per esempio, nel Piano triennale 2002-2004, per la prima volta a livello nazionale, ci si riferisce esplicitamente ai concetti di domanda e di offerta in sanità. Mentre quello riferito al triennio 2007-2009 auspica l’evoluzione del modello di federalismo regionale in senso autonomistico, lamentando i vincoli stabiliti dal livello nazionale.
C’è da aggiungere che non sono state rispettate le regolari cadenze previste dal livello nazionale per la programmazione regionale, nonostante la continuità politica dei governi nella Regione Lombardia nel periodo considerato. Il Piano 2009-2014, ultimo piano realizzato nel periodo considerato, copre un arco temporale di 5 anni, poi ulteriormente esteso.
Commenta Sartor: la formulazione del Piano socio-sanitario, piuttosto vaga e generica, è già di per sé un indicatore indiretto di una mancata intenzione di misurare le trasformazioni e i risultati ottenuti a seguito dell’implementazione delle politiche. Del resto, come potrebbe essere altrimenti se l’attività sociosanitaria risulta molto condizionata dall’iniziativa autonoma degli erogatori privati, di volta in volta stimolata dalle disposizioni normative regionali, accolta con favore e legittimata dalla Regione?
Con il termine programmazione in Lombardia non si intende più lo stesso tipo di funzione praticata nel passato dall’Ente Regione. Il più delle volte la programmazione sembra essere nella sostanza solo un termine che rimanda a una previsione di spesa congrua, quindi a un’attività decisionale e di monitoraggio circoscritta a un ambito meramente economico-finanziario.

Risponde alla domanda: quanta parte delle risorse pubbliche disponibili si intende spendere nel settore sociosanitario? Come si può suddividere il finanziamento fra capitoli di spesa e soggetti erogatori? Alla fine del periodo di riferimento (un anno) si tratta di verificare se ci si è mantenuti all’interno dei limiti autodefiniti e autoimposti di spesa. I Piani socio-sanitari della Lombardia sembrano basarsi sul modello-budget (pag. 172).
(…) Questo tipo di programmazione è probabilmente la sola compatibile con un contesto di mercato in espansione per iniziativa congiunta a) del soggetto pubblico (la Regione) che stabilisce le precondizioni, e b) del soggetto privato che agisce (gli erogatori privati).
Diverso è programmare in modo stringente per il soddisfacimento dei bisogni di salute rilevando l’entità dei bisogni, misurando il grado di copertura garantito a quei bisogni, attraverso strumenti e azioni e, soprattutto, mantenendo monitorata costantemente la differenza tra la prima dimensione (l’entità dei bisogni) e la seconda (il loro livello di soddisfacimento).
Ricollegandoci a quanto abbiamo analizzato nella Prima parte, si tratta, scrive Sartor, del successo del processo di aziendalizzazione sia culturale, sia pragmatico/operativo che ha riguardato anche le funzioni cardine dell’Ente Regione per quanto riguarda la salute.
Qualche esempio
2003 – Budget di distretto: Nella definizione del budget di distretto dovranno essere previste forme di incentivazione di risultato legate al contenimento dei costi di sistema. Scrive Sartor: il distretto viene utilizzato come riferimento territoriale per dimensionamento totale del budget, al fine del contenimento della spesa, non per la programmazione.
2008 – Negoziazione: È scritto testualmente nell’allegato 16 della delibera VIII/8501/2008: “Le attività negoziali rappresentano, in modo adeguato alle diversificate necessità territoriali, la programmazione annuale delle attività di ricovero e cura e di specialistica ambulatoriale”. Detto in altri termini, commenta Sartor, la negoziazione sostituisce la programmazione.
2014 – Riorganizzazione dell’offerta: scrive Sartor: Si rimanda la programmazione a dopo la riorganizzazione della rete di offerta ribaltando l’ordine logico e temporale della sequenza. Prima si dovrebbe programmare e poi riorganizzare. L’obiettivo è quello di perseguire una finalità indipendente dalla programmazione: fare più spazio al privato.
La figura che segue, tratta dalla pag. 480 del volume di Sartor, spiega qual è il modello della sussidiarietà orizzontale in vigore dal 1997 a oggi nella Regione Lombardia per quanto riguarda il settore sociosanitario.

Le prospettive
La situazione che è stata descritta da Sartor è suscettibile di sviluppi che vanno nel senso di accentuare ulteriormente il processo di privatizzazione.
La revisione della Legge Regionale 25/2015 sul SSR, obbligatoria dopo 5 anni di sperimentazione, ha portato all’adozione della proposta di Letizia Moratti, che è diventata la Legge Regionale 22 il 14-12-2021, dopo un dibattito in Consiglio Regionale, di fatto vanificato dalla maggioranza di cui gode il governo di centro-destra, con caratteristiche ancora più radicali rispetto al passato.
Il governo ha solo mosso dei rilievi alla legge proposta dalla Regione, senza impugnarla, per cui ci si deve attendere solo qualche modifica marginale, in un impianto che è volto a conservare il modello di privatizzazione in atto da oltre due decenni. Sembra che l’unica possibilità di fermare questo processo sia ormai nelle mani della cittadinanza, perché la politica non fa nulla per opporsi in maniera fattiva.

Per quanto riguarda le Case della Salute e gli Ospedali di Comunità, strumenti per garantire la presenza territoriale del SSR, le prospettive sono quelle di una loro gestione privata. I fondi europei sono stati stanziati per la costruzione di strutture edilizie, ma non è previsto che vengano utilizzati per il personale: è questo l’aspetto su cui hanno già posato lo sguardo le aziende private, pronte a gestire l’aspetto economico-finanziario della gestione delle strutture in modo privatistico e manageriale, lasciando allo Stato la spesa per l’edificazione materiale delle stesse.
Si prospetta anche una privatizzazione del rapporto con il medico di base, mentre i fondi per affrontare il gravissimo problema delle liste di attesa potrebbero essere dirottati per potenziare gli erogatori privati, anziché per permettere alle strutture pubbliche di rispondere in modo celere ed efficiente ai bisogni della popolazione lombarda. Nello specifico: il 50% dei fondi previsti sono stati destinati al privato, mentre sul restante 50%, previsto per il pubblico, grava la minaccia della scure: se le strutture pubbliche, indebolite da decenni di tagli, non saranno in grado di ridurre le liste di attesa, anche i relativi fondi previsti per il settore pubblico saranno dirottati sugli erogatori privati.
Per quanto riguarda la medicina preventiva, la gestione resta nelle mani dell’ATS, cioè di una struttura priva di capacità di intervento. L’ATS di Milano, per esempio, ha a suo carico una popolazione di 3,5 milioni di abitanti. Va da sé che con una tale quantità di potenziali destinatari, l’intervento di prevenzione finirà per risultare completamente inefficace, se anche dovesse venire messo in pratica, cosa di cui si può legittimamente dubitare.
Di tutto questo si parla nel dibattito già citato presso l’Istituto Mario Negri, in cui Maria Elisa Sartor presenta il suo libro.

Interessante anche l’intervento del 28-1-2022 del dott. Angelo Barbato del Coordinamento Lombardo per il Diritto alla Salute, nel corso della trasmissione 37 e 2 dedicata ad argomenti di carattere medico-sanitario dell’emittente Radio Popolare Milano.

Citiamo inoltre l’intervento di Maria Elisa Sartor sul sito del Centro Studi Sereno Regis del 4-12-2020 dal titolo Sanità in Lombardia: specchietti per le allodole.
In questo articolo, viene posto l’accento sulle manchevolezze del SSR lombardo e sui rischi, che oggi possiamo verificare nei fatti, di un ulteriore scivolamento verso la finanziarizzazione della nostra salute: stiamo diventando clienti utili a fare profitti per gli imprenditori privati, non cittadine e cittadini portatori del diritto alla salute.
Sartor, nel suo intervento, sottolinea anche le gravi debolezze dell’opposizione, incapace di articolare proposte alternative all’altezza della sfida mortale al servizio pubblico portata avanti dai partiti di destra e dalle aziende del capitale privato investito nel settore sociosanitario lombardo e, progressivamente, nazionale.
Sul Manifesto del 21-11-2021, Marco Caldiroli, esponente di Medicina Democratica, illustra le caratteristiche della riforma Moratti.

Come ultima segnalazione sulla specifica situazione lombarda, aggiungiamo che la Casa della Cultura ha organizzato il 28-1-2022 un incontro dal titolo Dove va la sanità lombarda? alla presenza di Carlo Borghetti, Vice-Presidente del Consiglio Regionale della Lombardia; Susanna Cantoni, Presidente della Consulta Interassociativa Italiana per la Prevenzione; Vittorio Carreri, Direttore del Servizio di prevenzione sanitaria della Regione Lombardia; Marco Garzonio, giornalista; Pino Landonio, medico.
Sulla situazione della sanità anche in altre regioni, in particolare in Lazio e in Sardegna, riteniamo meritevole di attenzione anche un ampio articolo apparso su rivoluzione.red, dal titolo Sanità privata accreditata – Come il SSN autofinanzia la propria dissoluzione.

Contro le politiche sanitarie della Regione, si è svolta una manifestazione nel secondo anniversario del paziente 1 di Covid-19 in Lombardia il giorno 21-2-2022 sotto il palazzo della regione, nel corso della quale esponenti di diverse associazioni, movimenti e partiti hanno espresso la volontà di intervenire per porre un freno alla deriva verso l’ulteriore privatizzazione della sanità lombarda.

La politica
Il processo di privatizzazione non consente critiche e intralci. Sartor (pagg. 43-44) spiega come progressivamente i poteri decisionali siano stati concentrati nell’esecutivo regionale, riducendo i poteri di veto del Consiglio Regionale. Il depotenziamento del concetto di rappresentanza porta anche a un depotenziamento della funzione legislativa, (…) Il Presidente e la Giunta di Regione Lombardia sono in primo piano, mentre il ruolo dell’organo legislativo e delle sue commissioni risulta ridimensionato.
Per quanto riguarda le opposizioni, il giudizio di Sartor non è tenero (pag. 40): i principali partiti di opposizione della Regione, dopo un’iniziale e accesa contrapposizione rivolta alla politica del nuovo governo lombardo, non hanno contrastato né si sono allontanati dai principi di fondo, anzi hanno finito per sostenerli più o meno indirettamente in vario modo.
La politica della chiusura verso le posizioni critiche è pervasiva. Scrive Sartor (pagg. 108-109): Nelle strutture pubbliche, sanitarie e accademiche del SSR vigono regole statutarie cosiddette bavaglio che impongono sia al personale strutturato, sia a quello atipico di non esprimere idee o comportamenti di dissenso nei confronti del datore di lavoro, sia per quanto riguarda gli atenei, sia per quanto riguarda le aziende sanitarie.

Nel 2017, una grave sanzione ha travolto un primario che aveva voluto esprimere pubblicamente, durante un’intervista a un importante quotidiano, il proprio dissenso nei confronti delle scelte di riforma sociosanitaria effettuate dalla Giunta Regionale, derivanti dalla Legge di riforma Maroni del 2015.
Dal momento che la sanzione venne emessa a carico di un professore universitario, riteniamo che sia importante riferire quanto scrive Sartor al proposito (pag. 466). Dopo avere sostenuto che si dovrebbe tornare a un’università realmente indipendente, cita quanto disse la scienziata e senatrice a vita Elena Cattaneo in un’intervista televisiva del 13-11-2020:
Il rapporto tra scienza e politica è sempre un po’ complesso e difficile, ma importantissimo. Ciascuno ha dei ruoli precisi e delle responsabilità. Il compito dello scienziato è legato a un impegno tacito con la società di studiare e dire come stanno esattamente le cose, così come le si scopre. Lo scienziato deve studiare e poi difendere quel nuovo patrimonio nello spazio pubblico da ogni tentativo di distorsione, manipolazione o deragliamento. Quando questi dati sono pubblici e lo scienziato pubblicamente esce dai laboratori, li difende ogni volta che vengono messi a rischio. È compito della politica, è diritto e dovere e responsabilità di governi e parlamenti, garantire che i prodotti della scienza raggiungano tutti, in tempi coerenti.
Dopo la citazione, conclude Sartor: lo stesso discorso andrebbe esteso anche a chi si occupa di scienze sociali e non solo a chi pratica la ricerca sperimentale e di laboratorio.
Costruire un’alternativa
La prima cosa da fare per costruire un’alternativa in campo sociosanitario, sembra di poter dire, è quella di allontanare dalle leve del potere coloro che stanno riducendo i diritti delle persone a un indegno mercimonio.
Poi, ripensando alle parole della professoressa Sartor sul ruolo, diciamo scadente, delle opposizioni in Consiglio Regionale, ci viene da dire che ugualmente importante è la volontà che ciascuno di noi deve esprimere di incidere sulle modalità in cui viene gestita la sanità, attraverso la partecipazione oppure il sostegno a comitati territoriali o di altra natura che mettono al centro della loro attività il desiderio di riaffermare il principio di un servizio sanitario che abbia come suo unico fine il benessere della cittadinanza.
- Svincolato quanto più possibile da logiche di profitto e di potere.
- Sottoposto al controllo della cittadinanza.
- Che abbia l’obiettivo di proteggere la salute della popolazione e al contempo i diritti delle lavoratrici e dei lavoratori del settore.
Sicuramente obiettivi non facili da raggiungere, ma indispensabili per non scivolare in una deriva che mira a fare della salute, come della scuola e di ogni altro aspetto della nostra vita, un elemento utile solo ad alcuni per fare profitti.

A nostro avviso, la prospettiva dell’universalità è centrale: Rosy Bindi ricorda, in uno degli incontri che abbiamo segnalato, di avere avuto uno scambio di opinioni con Roberto Formigoni. Per l’ex presidente della Regione Lombardia, universalità è un povero che si cura in ospedale per ricchi. Per l’ex ministra della sanità, l’universalità è raffigurata invece da un ricco che si cura in un ospedale pubblico.
Tendiamo a vedere le cose come Bindi: ci piace l’idea di un servizio pubblico che sappia essere all’altezza dei bisogni di ogni persona, senza guardare alla sua dichiarazione dei redditi. Vorremmo anche vedere scomparire gli ospedali per ricchi, un’espressione francamente fastidiosa per descrivere una realtà fastidiosa.

Nell’incontro nel quale Sartor ha presentato la sua ricerca alla Casa della Cultura, è stato detto che è necessario costruire una mobilitazione politica, sindacale, di base che sia ideale e al contempo molto legata alla quotidianità.
Condividiamo in pieno questa affermazione: la battaglia per la sanità universale deve avere un suo fondamento nelle radici che hanno portato il movimento operaio a imporre i princìpi della legge di Riforma Sanitaria (833/78), ma deve essere legata alla territorialità, alla presenza capillare dei servizi sanitari, alla prevenzione, alla drastica riduzione dei tempi delle liste di attesa, al ripristino dei medici di base rigorosamente al servizio della cittadinanza. Senza questo versante pratico, forse addirittura spicciolo, questa battaglia rischia di essere persa, perché, per essere incisivi, bisogna intervenire, come si diceva un tempo, nel qui e ora.

Chiudiamo con le proposte che Sartor espone nel suo volume alle pagg. 488-491, coerenti con l’analisi che compie nel volume e che abbiamo descritto in precedenza.
- Ripristino della programmazione: si tratta di una pratica indispensabile, necessaria sia per decidere consapevolmente le caratteristiche dell’offerta del SSR rivolta alla cittadinanza della Lombardia, sia per spendere correttamente il denaro pubblico.
- Sospensione dell’accreditamento, ovvero il primo varco per l’ingresso dei privati nel SSR e per l’espansione del mercato diretto; gli elenchi degli erogatori accreditati in Lombardia sono già in sovrannumero e continuano a crescere.
- Focalizzazione dell’attenzione sugli operatori privati già accreditati, nella fase successiva al loro ingresso nel SSR e cioè nel corso della loro permanenza nel SSR, in quanto contrattualizzati, attraverso a) la regolare verifica dei requisiti sia di autorizzazione, sia di accreditamento, con modalità più incisive di quelle attuali; b) la rispondenza alle necessità e alle richieste del committente pubblico, a loro volta discendenti dalla programmazione regionale, ora carente.
- Verifica sulle modalità di funzionamento e sui costi complessivi, diretti e indiretti, che vengono scaricati sul SSN. Oggi i costi che gravano sul pubblico sono in costante aumento per spese che mantengono in piedi questo modello disfunzionale e che rappresentano prevalentemente entrate per la componente privata del SSR.

Alla professoressa Maria Elisa Sartor va il ringraziamento di coloro che si battono per un altro modello di sanità, al servizio della cittadinanza. Ci auguriamo che anche dalla sua ricerca nasca una maggiore consapevolezza e la volontà di impegnarsi per modificare radicalmente la situazione attuale. Le pagine di Prateria Ribelle sono a disposizione di chi vuole raggiugere questo obiettivo.
Luca
N.B. Le frasi in neretto sono state parzialmente evidenziate dall’autore di questo articolo e non corrispondono interamente a quanto evidenziato dalla professoressa Sartor.

6 pensieri riguardo “Una descrizione della situazione del Servizio Sanitario Regionale della Lombardia a partire dal testo “La privatizzazione della sanità lombarda dal 1995 al Covid-19 – Un’analisi critica” di Maria Elisa Sartor”